ThS. Trần Nhật Thăng
ThS. Trần Nhật Thăng
(1) Đơn vị Chẩn đoán trước sinh, Bệnh viện Từ Dũ
(2) Bộ môn Phụ Sản ,Đại học Y Dược TPHCM (bác sĩ nội trú)
MỞ ĐẦU
Tình trạng thiểu ối sớm là một nguy cơ lớn cho sự phát triển của phổi thai nhi, đặc biệt khi xuất hiện càng sớm trong quý II thai kỳ. Ngoài ra, sự chèn ép mãn tính còn có hậu quả xấu lên cung cấp dinh dưỡng và oxygen (qua chèn ép bánh nhau và dây rốn), gây biến dạng chi và nhiều ảnh hưởng bất lợi khác [1]. Trường hợp lâm sàng sau mô tả một thai kỳ được can thiệp bằng truyền ối sau khi có chẩn đoán thiểu ối nặng đơn thuần và có kết cục thai kỳ tốt.
TRƯỜNG HỢP LÂM SÀNG
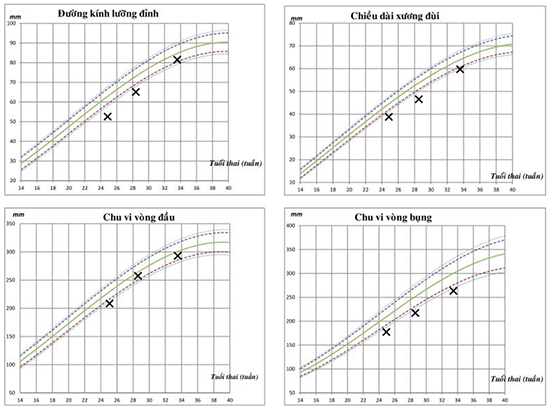
Nguyễn Thị Hồng T., 31 tuổi, con so. Khám thai từ đầu thai kỳ ghi nhận NT 1,4mm, nguy cơ kết hợp Trisomy 21 cao 1:107 (PAPP-A 0.14 MoM), thai phụ được chọc ối tại thời điểm 16 tuần và không phát hiện lệch bội. Siêu âm hình thái học quý II thực hiện tại tuổi thai 22 tuần 3 ngày phát hiện tình trạng thiểu ối nặng không ghi nhận kèm theo bất thường cấu trúc nào. Sau 2 tuần theo dõi, thai phụ được chuyển đến Đơn vị Chẩn đoán trước sinh, Bệnh viện Từ Dũ, được khẳng định tình trạng thiểu ối nặng (AFI=3cm). Chúng tôi tư vấn rõ về nguy cơ của thiểu ối sớm cũng như rủi ro khi truyền ối, thai phụ đồng ý lựa chọn giải pháp truyền ối. Thủ thuật được tiến hành ở tuần 25, dưới hướng dẫn siêu âm qua thành bụng, bằng kim spinal 20G, 300ml dung dịch NaCl 0,9% ấm được truyền vào buồng ối với tốc độ 40ml/phút, kèm theo kháng sinh dự phòng (2g cephalexine uống). Chỉ số ối ghi nhận sau thủ thuật là 7-8cm. Nitrazine test được làm trước và sau thủ thuật nhằm loại trừ thiểu ối do nguyên nhân ối vỡ non. Tình trạng miễn dịch Rubella được kiểm tra trước thủ thuật và ghi nhận thai phụ không có kháng thể từ đầu thai kỳ (8 tuần) đến thời điểm can thiệp (25 tuần). Một tuần sau truyền ối, siêu âm hình thái học tại đơn vị khẳng định không ghi nhận bất thường cấu trúc, chỉ số ối duy trì ở mức 7cm. Không bất thường nào trên Doppler động mạch rốn và phần phụ thai được ghi nhận. Biểu đồ tăng trưởng ghi nhận cải thiện tình trạng vòng đầu sau truyền ối, các chỉ số sinh trắc giữ khuynh hướng tăng theo bách phân vị thứ 5. Thai phụ được theo dõi định kỳ mỗi 2 tuần, không ghi nhận dấu hiệu của nhiễm trùng (trên lâm sàng và cận lâm sàng) và được điều trị trưởng thành phổi (với betamethasone) vì gò tử cung dọa sinh non xuất hiện từ 32 tuần. Tại thời điểm 34 tuần 3 ngày, thai phụ được nhập viện trong tình trạng dọa sinh non (cổ tử cung mở 2cm, đầu ối thành lập). Thai phụ sinh ngả dưới sau đó vào 35 tuần một bé trai 1.850g, Apgar 7 (1 phút) và 8 (5 phút). Bé không cần thông khí hỗ trợ sau sinh. Khám trẻ sau sinh không ghi nhận bất thường cấu trúc cũng như dấu hiệu nào của bất thường mặt kiểu Potter sequence.
BÀN LUẬN

Truyền ối đã được mô tả lần đầu tiên bởi Carey từ 1957 nhưng việc áp dụng trên thực hành lâm sàng có nhiều giới hạn vì thiếu những bằng chứng rõ ràng về tác dụng cũng như giới hạn về khó khăn trong kỹ thuật, đặc biệt ở thai kỳ trước 26 tuần (vốn được xem như không có khả năng sống sau sinh).
Việc truyền ối dựa trên giả thuyết kích thích hoạt động thở của thai, tăng thể tích dịch và không gian cho phát triển phổi thích ứng với cuộc sống sau tử cung [2,3 ]. Việc tôn trọng nghiêm ngặt yếu tố vô trùng là điều kiện tiên quiết vì viêm màng ối đệm được ghi nhận là biến chứng thường gặp nhất [4] (75%) cũng như là chỉ định bắt buộc cho việc phải dừng lại thai kỳ, khi đó bệnh suất và tử suất thai thường gia tăng.
Ngoài ra truyền ối còn là một thủ thuật trợ giúp cho qui trình chẩn đoán tiền sản. Hình ảnh siêu âm rõ ràng hơn khi có đủ lượng dịch quanh cơ thể thai, thai cử động dễ dàng hơn và giúp khảo sát được nhiều mặt cắt ở những tư thế khác nhau. Dịch truyền vào pha loãng cùng lượng ối còn sót lại trong buồng tử cung cũng có thể dùng để phân tích di truyền tế bào-phân tử hoặc miễn dịch tùy chỉ định [5].
Còn khá ít dữ liệu cho thấy bằng chứng rõ ràng về giá trị của truyền ối, đặc biệt trong trường hợp không tìm thấy nguyên nhân (không vỡ ối non, không bất thường cấu trúc) [6,7 ]. Gần đây nhất, một nghiên cứu mô tả trên cho thấy không ghi nhận tai biến nào cho mẹ trong thủ thuật, không biến chứng trên thai ở 78,6% [8].
Một trường hợp riêng lẻ thành công chưa đủ giúp chúng tôi kết luận nhiều về giá trị của phương pháp truyền ối, tuy vậy, đây có vẻ là một thủ thuật tương đối khả thi và mang lại ích lợi trong chẩn đoán cũng như giảm phần nào biến chứng của tình trạng thiểu ối sớm. Tính an toàn và hiệu quả của phương pháp cần được nghiên cứu thêm.

Một phần kết quả siêu âm tại Bệnh viện Từ Dũ khi 24 tuần khẳng định tình trạng thiểu ối nặng đơn thuần.

|
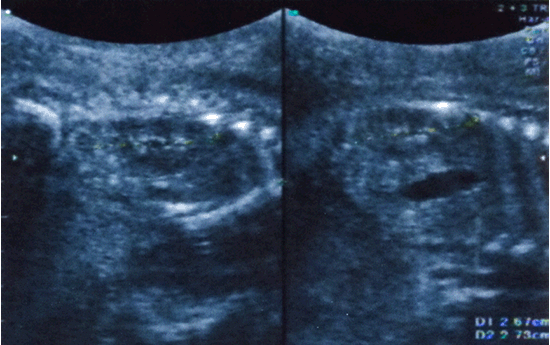
Hình 1. Hình ảnh thận hai bên bình thường ở siêu âm 26 tuần (sau truyền ối) |
|
|
|
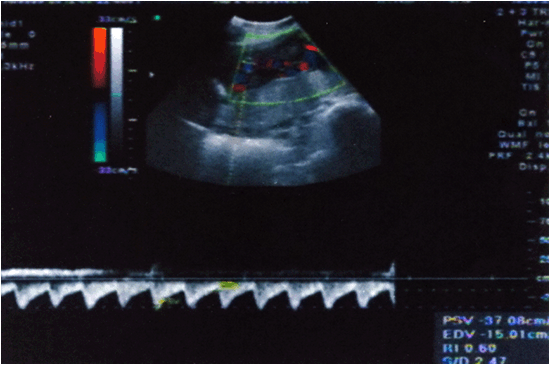
Hình 2. Không ghi nhận bất thường trên Doppler động mạch rốn
|
|
Hình 3. Chỉ số ối ổn định trên 7-8cm trên những lần kiểm tra siêu âm sau truyền ối
|
|
Hình 4. Biểu đồ tăng trưởng |
|
|
|
Hình 5. Hình ảnh bé khi 1 tháng tuổi |
TÀI LIỆU THAM KHẢO
1. Sherer DM. A review of amniotic fluid dynamics and the enigma of isolated oligohydramnios. American journal of perinatology. Jul 2002;19(5):253-266.2. Kitterman JA. Physiological factors in fetal lung growth. Can J Physiol Pharmacol. Aug 1988;66(8):1122-1128.
3. Moessinger AC, Harding R, Adamson TM, Singh M, Kiu GT. Role of lung fluid volume in growth and maturation of the fetal sheep lung. J Clin Invest. Oct 1990;86(4):1270-1277.
4. Horibe N, Ishikawa K, Kosaki H, et al. [The amnioinfusion therapy of saline solution for premature rupture of the membranes before 27 weeks' gestational age]. Nihon Sanka Fujinka Gakkai Zasshi. Sep 1993;45(9):1023-1029.
5. Fisk NM, Ronderos-Dumit D, Soliani A, Nicolini U, Vaughan J, Rodeck CH. Diagnostic and therapeutic transabdominal amnioinfusion in oligohydramnios. Obstetrics and gynecology. Aug 1991;78(2):270-278.6. Gramellini D, Fieni S, Kaihura C, Faiola S, Vadora E. Transabdominal antepartum amnioinfusion. International journal of gynaecology and obstetrics: the official organ of the International Federation of Gynaecology and Obstetrics. Nov 2003;83(2):171-178.
7. Gramellini D, Fieni S, Kaihura C, Piantelli G, Verrotti C. Antepartum amnioinfusion: a review. The journal of maternal-fetal & neonatal medicine: the official journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstet. Nov 2003;14(5):291-296.8. Kozinszky Z, Pasztor N, Vanya M, Sikovanyecz J, Pal A. Management of severe idiopathic oligohydramnios: is antepartum transabdominal amnioinfusion really a treatment option? The journal of maternal-fetal & neonatal medicine: the official journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstet. Oct 1 2012.
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Hội Nội tiết Sinh sản và Vô sinh TP. Hồ Chí Minh (HOSREM) sẽ ...
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...