 ThS.BS. Hồ Mạnh Tường
ThS.BS. Hồ Mạnh Tường
CGRH, Khoa Y, Đại học Quốc Gia TPHCM
ĐẠI CƯƠNG
Thụ tinh trong ống nghiệm (TTTON) bao gồm các bước kích thích buồng trứng, chọc hút trứng và chuyển phôi. Mặc dù cho đến nay đã có nhiều tiến bộ trong các phác đồ kích thích buồng trứng, kỹ thuật thụ tinh trứng và cải tiến hệ thống nuôi cấy phôi, khả năng làm tổ của phôi TTTON chỉ dao động trong khoảng 20-25% trong nhiều năm qua.
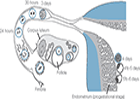
Chuyển phôi là bước cuối cùng trong TTTON. Khả năng thành công sau chuyển phôi phụ thuộc vào chất lượng phôi, sự chấp nhận của nội mạc tử cung và co thắt của tử cung. Sự co thắt của tử cung đóng một vai trò quan trọng trong quá trình làm tổ của phôi (Fanchin, 2009). Tử cung co thắt nhiều có thể tống phôi ra khỏi buồng tử cung và làm phôi không có cơ hội làm tổ. Cơn co tử cung càng tăng thì tỉ lệ làm tổ của phôi và tỉ lệ có thai giảm (Fanchin và cs., 1998).
Kích thích buồng trứng trong TTTON tạo điều kiện cho nhiều nang noãn phát triển, thu được nhiều noãn và tạo được nhiều phôi để có thể chọn lựa và chuyển vào buồng tử cung. Nhờ đó, kích thích buồng trứng giúp tăng đáng kể tỉ lệ có thai sau TTTON. Tuy nhiên, nồng độ estradiol cao trong khi kích thích buồng trứng có thể làm nội mạc tử cung tăng tiết oxytocin, tạo nhiều thụ thể oxytocin, gián tiếp tăng sản xuất và phóng thích PGF2a (Richter và cs., 2004; Liedman và cs., 2008). Số liệu một nghiên cứu trước đây cho thấy cơn co tử cung ở những bệnh nhân làm TTTON, đo trước chuyển phôi, tăng gấp 6 lần so với thời điểm rụng trứng của chu kỳ tự nhiên (Ayoubi và cs., 2003). Fanchin và cộng sự (1998) ước tính rằng khoảng 30% bệnh nhân chuyển phôi có sự gia tăng đáng kể cơn co tử cung. Cơn co tử cung cũng có thể tăng sau khi đụng chạm cổ tử cung nhiều trong những trường hợp chuyển phôi khó.
Sử dụng các thuốc ức chế cơn co tử cung vào thời điểm chuyển phôi là một hướng can thiệp tiềm năng để giúp tăng tỉ lệ thành công của TTTON. Tuy nhiên, các báo cáo sử dụng các thuốc như đồng vận bêta và kháng viêm không steroid chưa cho thấy kết quả rõ rệt (Bernabeu và cs., 2006; Moon và cs., 2004; Tsirigotis và cs., 2000).
Tại Việt Nam, hiện nay các trung tâm lớn TTTON ở Hà Nội và TPHCM cũng đang sử dụng nhiều loại thuốc giảm co khác nhau sau chuyển phôi cho các trường hợp TTTON.
CƠ CHẾ TÁC DỤNG CỦA ATOSIBAN
Atosiban là một chất đối vận kết hợp oxytocin/vasopressin. Atosiban hiện được chỉ định chính cho thai phụ dọa sinh non.
Cơn co tử cung có liên quan đến oxytocin, do đó, ức chế thụ thể oxytocin có thể cải thiện tỉ lệ thành công của TTTON bằng cách giảm cơn co tử cung, can thiệp vào hệ thống PGF2a/oxytocin và có thể cải thiện tưới máu nội mạc tử cung (Vedernikov và cs., 2006).
Atosiban được chứng minh làm giảm tần suất và cường độ cơn co tử cung (Blockeel và cs., 2009; Pierson và cs., 2009; Visnova và cs., 2009).
Atosiban giúp giảm cơn co tử cung cùng với giảm tiết PGF2a có thể giúp cải thiện tưới máu tử cung. Atosiban tác động lên thụ thể oxytocin và thụ thể vasopressin, trong đó ái lực của atosiban trên thụ thể vasopressin cao gấp nhiều lần so với thụ thể oxytocin. Atosiban có thể làm dãn các động mạch tử cung và tăng tưới máu tử cung (Vedernikov, 2006).
TÍNH AN TOÀN CỦA ATOSIBAN TRONG THỤ TINH TRONG ỐNG NGHIỆM
Atosiban không có tác động gây hại trên phôi ở nồng độ cao gấp 50 lần nồng độ điều trị (Pierzynski và cs., 2007a). Thử nghiệm trên tinh trùng người bằng xét nghiệm độ di động tinh trùng cho thấy thuốc không có tác dụng phụ nào.
Atosiban đã được công nhận sử dụng chính thức tại Việt Nam với tác dụng là giảm cơn co tử cung để điều trị dọa sinh non trong nhiều năm qua. Các tác dụng phụ của atosiban được ghi nhận trong y văn trên phụ nữ đang mang thai, bao gồm tăng nhịp tim (5,5%), nôn (11,9%), nhức đầu (9,7%), chóng mặt, lo lắng (1,1%) và lạnh run (1,4%) (Moutquin, 2001; Tsatsaris và cs., 2004; Husslein và cs., 2007). Tuy nhiên, các tần suất này xuất hiện tương đương ở cả 2 nhóm sử dụng atosiban và giả dược (đối chứng), trong một nghiên cứu ngẫu nhiên, mù đôi để điều trị dọa sinh non (Romero và cs., 2000). Do đó, có thể xem atosiban là an toàn và có tác dụng phụ không đáng kể trên phụ nữ mang thai. Trong chỉ định sử dụng cho bệnh nhân khi chuyển phôi, ta áp dụng điều trị cho phụ nữ khỏe mạnh và chưa có thai, do đó, độ an toàn có thể cao hơn.
KẾT QUẢ SỬ DỤNG ATOSIBAN TRONG THỤ TINH TRONG ỐNG NGHIỆM
Trường hợp đầu tiên sử dụng atosiban trên lâm sàng sau chuyển phôi được Pierzynski và cộng sự (2007b) báo cáo cách nay 4 năm. Atosiban được sử dụng cho một phụ nữ 42 tuổi, thất bại qua 8 lần chuyển phôi trước đó với tổng cộng phôi chuyển là 12 phôi chất lượng tốt, và kết quả là bệnh nhân có thai ở chu kỳ sử dụng atosiban.
Liang và cộng sự (2009) báo cáo một trường hợp thành công khác với atosiban trên bệnh nhân trước đó thất bại làm tổ nhiều lần (RIF) mặc dù phôi tốt.
Chou và cộng sự (2009) thực hiện một nghiên cứu hồi cứu, so sánh, đánh giá hiệu quả sử dụng atosiban khi chuyển phôi trên các trường hợp thất bại làm tổ nhiều lần sau TTTON. Tổng cộng 150 bệnh nhân, gồm 3 nhóm: (i) không sử dụng atosiban khi chuyển phôi; (ii) chỉ sử dụng một liều bolus atosiban; (iii) kết hợp liều bolus và duy trì truyền atosiban sau chuyển phôi. Kết quả cho thấy atosiban giúp tăng tỉ lệ lâm sàng và tỉ lệ sinh sống trên các trường hợp RIF.
Moraloglu và cộng sự (2010) báo cáo một thử nghiệm lâm sàng ngẫu nhiên có đối chiếu giả dược trên 160 bệnh nhân TTTON. Kết quả cho thấy phác đồ truyền tĩnh mạch tổng liều 37,5mg atosiban trước chuyển phôi và kéo dài đến 2 giờ sau chuyển phôi cải thiện có ý nghĩa thống kê cả tỉ lệ làm tổ và tỉ lệ thai lâm sàng. Tỉ lệ phôi làm tổ là 24% ở nhóm nghiên cứu so với 12,6% ở nhóm đối chứng. Tỉ lệ thai lâm sàng cũng tăng, lần lượt là 46,7% so với 28,9% (atosiban so với giả dược). Tỉ lệ sẩy thai sớm cũng thấp hơn ở nhóm nghiên cứu (16,7% so với 24,4%). Tuy nhiên, phương pháp chọn ngẫu nhiên của nghiên cứu chưa hoàn chỉnh và nghiên cứu chỉ báo cáo đến tỉ lệ thai lâm sàng.
Năm 2012, Vương Thị Ngọc Lan và cộng sự thực hiện một nghiên cứu cohort tiến cứu đánh giá hiệu quả của atosiban trên các trường hợp RIF tại Việt Nam. Nghiên cứu đánh giá cơn co tử cung trước và sau khi truyền atosiban, đồng thời tỉ lệ thai lâm sàng trên 71 trường hợp chuyển phôi trữ lạnh, đã thất bại trung bình 4,8 chu kỳ điều trị trước (từ 3 đến 12 chu kỳ). Kết quả nghiên cứu cho thấy atosiban làm giảm cơn co tử cung có ý nghĩa thống kê trên 71 trường hợp nghiên cứu và tỉ lệ thai lâm sàng sau chuyển phôi trữ tăng đến 43,7% (31/71). Báo cáo được công bố trên tạp chí RBMO, số tháng 9 năm 2012.
Một nghiên cứu mới công bố gần đây (Kalmantis và cs., 2012) đánh giá tưới máu nội mạc tử cung và thể tích của nội mạc tử cung bằng siêu âm Doppler 3D, sau truyền atosiban cho bệnh nhân sau chuyển phôi. Nghiên cứu cho thấy trên bệnh nhân chuyển phôi, atosiban có thể làm tăng độ dày nội mạc tử cung, tăng tỉ lệ nội mạc tử cung có hình ảnh 3 lớp, tăng tưới máu nội mạc tử cung, tăng thể tích nội mạc tử cung. Các tác giả kết luận sử dụng atosiban trong chu kỳ TTTON giúp tăng tưới máu và cải thiện nội mạc tử cung thuận lợi hơn cho phôi làm tổ.
Trung tâm nghiên cứu di truyền và sức khỏe sinh sản (CGRH, Khoa Y, ĐHQG TPHCM) đang thực hiện một nghiên cứu RCT đánh giá hiệu quả của atosiban trên các trường hợp TTTON bình thường, thất bại không quá 2 chu kỳ TTTON trước đó. Nghiên cứu là một nhánh của nghiên cứu đa trung tâm, cùng với các nghiên cứu tại Đại học Hongkong và Đại học Y Khoa phía Nam Trung Quốc. Kết quả sơ bộ của nghiên cứu khá khả quan.
KẾT LUẬN
Atosiban có thể làm giảm cơn co tử cung, tăng tưới máu nội mạc tử cung giúp nội mạc tử cung thuận lợi hơn cho hiện tượng làm tổ sau khi chuyển phôi.
Atosiban giúp tăng tỉ lệ làm tổ và tỉ lệ có thai lâm sàng và giảm tỉ lệ sẩy thai trên các trường hợp TTTON nói chung. Atosiban giúp tăng tỉ lệ làm tổ và tỉ lệ có thai trên các trường hợp thất bại làm tổ nhiều lần.
Atosiban an toàn và ít tác dụng phụ với người và không độc với phôi.
Atosiban là một điều trị bổ sung được chọn lựa để tăng tỉ lệ thành công trong TTTON.
TÀI LIỆU THAM KHẢO
1. Ayoubi JM, Epiney M, Brioschi PA, Fanchin R, Chardonnens D, De Ziegler D. (2003) Comparison of changes in uterine contraction frequency after ovulation in the menstrual cycle and in in vitro fertilization cycles. Fertil. Steril. 79, 1101-1105.
2. Bernabeu R, Roca M, Torres A, Ten J. (2006). Indomethacin effect on implantation rates in oocyte recipients. Hum. Reprod. 21, 364-369.
3. Blockeel C, Pierson R, Popovic-Todorovic B, Visnova HA, Garcı´a-Velasco HA, Mra´zek M, Barri PN, Pierzynski P, Kuczynski W, Devroey P, Breinholt V, Erichsen L, Klein BM, Arce JC. (2009) Effects of barusiban and atosiban on frequency of uterine contractions in the luteal phase after stimulation: a randomized placebo controlled trial. Hum. Reprod. 24 (Suppl. 1), i26.
4. Fanchin R. (2009) Uterine dynamics: impact on the human reproduction process. Reprod. Biomed. Online 18 (Suppl. 2), 57-62.
5. Fanchin R, Righini C, Olivennes F, Taylor S, De Ziegler D, Frydman R. (1998) Uterine contractions at the time of embryo transfer alter pregnancy rates after in-vitro fertilization. Hum. Reprod. 13, 1968-1974.
6. Husslein P, Roura LC, Dudenhausen WJ, Helmer H, Frydman R, Rizzo N, Schneider R. (2007) Atosiban versus usual care for the management of preterm labor. J. Perinat. Med. 35, 305-313.
7. Kalmantis K, Loutradis D, Lymperopoulos E, Beretsos P, Bletsa R, Antsaklis A (2012) Three Dimensional Power Doppler evaluation of human endometrium after administration of oxytocine receptor antagonist in an IVF program. Arch Gynecol Obstet. 285, 265-270.
8. Lan V, Khang V, Nhu G, Tuong H (2012) Atosiban improves implantation rates in patients with repeated implantation failure. Reproductive BioMedicine Online. 25, 254-260.
9. Liang YL, Kuo TC, Hung KH, Chen TH, Wu MH. (2009) Oxytocin antagonist for repeated implantation failure and delay of delivery. Taiwan J. Obstet. Gynecol. 48, 314-316.
10. Liedman R, Hansson SR, Howe D, Igidbashian S, McLeod A, Russell RJ, Akerlund M. (2008) Reproductive hormones in plasma over the menstrual cycle in primary dysmenorrhea compared with healthy subjects. Gynecol. Endocrinol. 24, 508-513.
11. Moon HS, Park SH, Lee JO, Kim KS, Joo BS. (2004) Treatment with piroxicam before embryo transfer increases the pregnancy rate after in vitro fertilization and embryo transfer. Fertil. Steril. 82, 816-820.
12. Moutquin JM, The worldwide atosiban versus beta-agonists survey group (2001) Effectiveness and safety of the oxytocin antagonist atosiban versus beta-adrenergic agonists in the treatment of preterm labour. Br. J. Obstet. Gynaecol. 108, 133-142.
13. Pierson R, Deptuch JJ, Invik J, Klein BM, Breinholt V, Arce JC. (2009) Reproducibility of uterine contractility assessments based on transvaginal ultrasound cine-loop recordings. Hum. Reprod. 24 (Suppl. 1), i103.
14. Pierzynski P, Gajda B, Smorag Z, Rasmussen AD, Kuczynski W. (2007a) Effect of atosiban on rabbit embryo development and human sperm motility. Fertil. Steril. 87, 1147-1152.
15. Pierzynski P, Reinheimer TM, Kuczynski W. (2007). Oxytocin antagonists may improve infertility treatment. Fertil. Steril. 88, e19-e22.
16. Richter ON, Kubler K, Schmolling J, Kupka M, Reinsberg J, Ulrich U, van der Ven H, Wardelmann E, van der Ven K. (2004) Oxytocin receptor gene expression of estrogen-stimulated human myometrium in extracorporeally perfused non-pregnant uteri. Mol. Hum. Reprod. 10, 339-346.
17. Romero R, Sibai BM, Sanchez-Ramos L, Valenzuela GJ, Veille JC, Tabor B, Perry KG, Varner M, Goodwin TM, Lane R, Smith J, Shangold G, Creasy GW. (2000) An oxytocin receptor antagonist (atosiban) in the treatment of preterm labor: a randomized, double-blind, placebo-controlled trial with tocolytic rescue. Am J Obstet Gynecol. 182, 1173-1183.
18. Tsatsaris V, Carbonne B, Cabrol D (2004). Atosiban for preterm labour. Drugs 64, 375-382.
19. Tsirigotis M, Pelekanos M, Gilhespie S, Gregorakis S, Pistofidis G. (2000) Ritodrine use during the peri-implantation period reduces uterine contractility and improves implantation and pregnancy rates post-ivf. Hum. Reprod. 15, (Abs. Bk 1), O-024, 10.
20. Vedernikov Y, Betancourt A, Shi S, Shi L, Reinheimer T, Garfield R. (2006) Oxytocin antagonistic effect of barusiban and atosiban in isolated uterine artery from late pregnant rats. In: Annual scientific meeting of the Society for Gynecologic Investigation. Toronto, Canada.
21. Visnova H, Coroleu B, Piro M, Blockeel C, Mrazek M, Arce JC. (2009). Barusiban and atosiban for reduction of uterine contractions on day of embryo transfer do not alter the endocrine profile at time of implantation. Hum. Reprod. 24 (Suppl. 1), i178.
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Hội Nội tiết Sinh sản và Vô sinh TP. Hồ Chí Minh (HOSREM) sẽ ...
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...








