BS. Cái Trọng Viễn, ThS. BS. Vũ Đức Công, TS. BS. Hồ Ngọc Anh Vũ
Đơn vị hỗ trợ sinh sản-Bệnh viện Mỹ Đức
GIỚI THIỆU
Vô sinh ảnh hưởng đến khoảng 17% các cặp vợ chồng trên toàn cầu(1), trong đó yếu tố nam chiếm 20-30%(2). Trong các nguyên nhân gây vô sinh nam, tỷ lệ tăng bạch cầu trong tinh dịch dao động từ 2-40%(3–5).
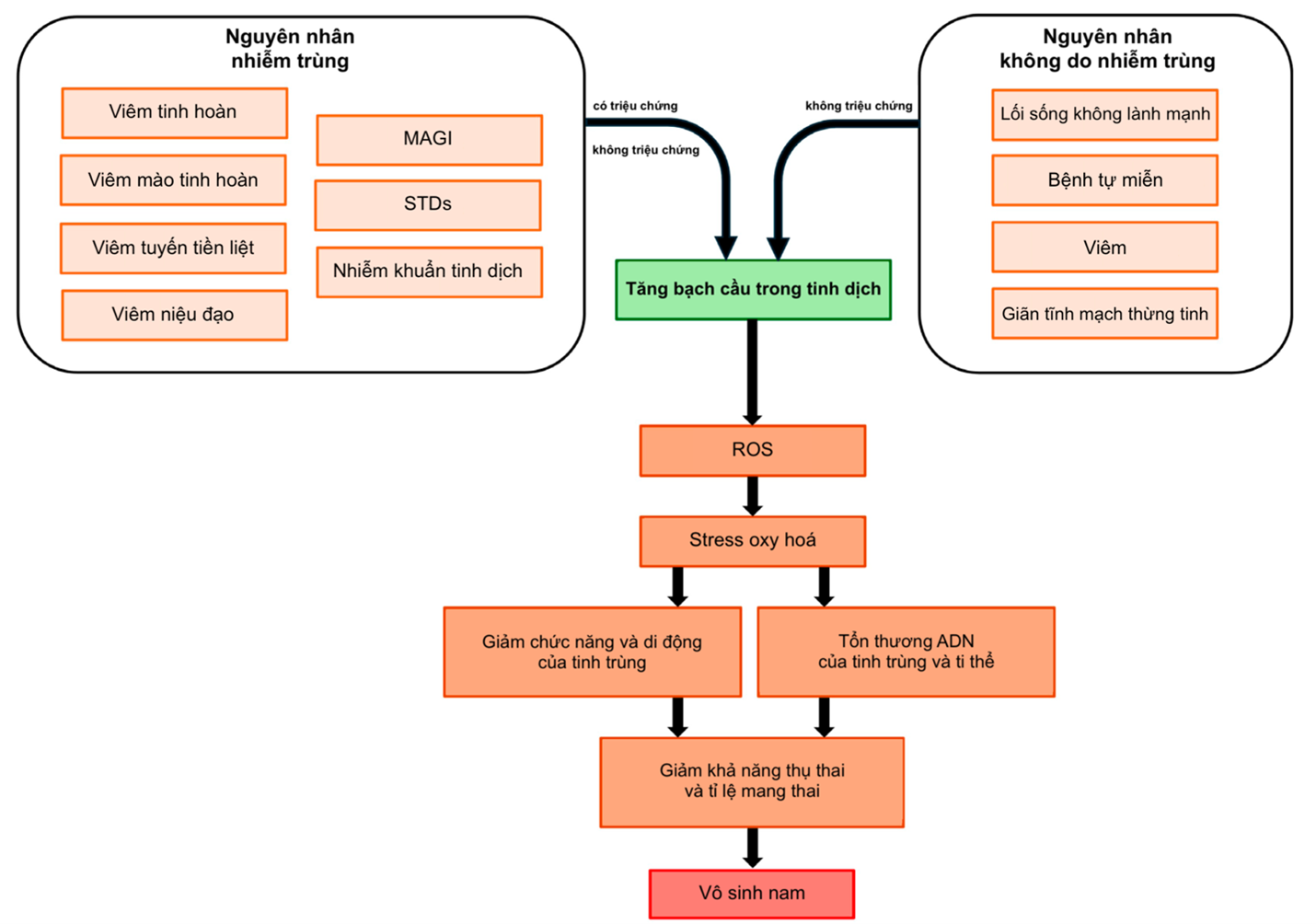
Tổ chức Y tế Thế giới (World Health Organization-WHO) định nghĩa tăng bạch cầu trong tinh dịch (Leukocytospermia) là sự hiện diện của 1 triệu bạch cầu (WBC)/mL tinh dịch trở lên(6). Nguyên nhân có thể đến từ nhiễm trùng hoặc không do nhiễm trùng (viêm vô trùng, bệnh tự miễn, giãn tĩnh mạch thừng tinh và lối sống không lành mạnh như hút thuốc lá hoặc nghiện rượu).
Cần phân biệt tăng bạch cầu trong tinh dịch có triệu chứng và không triệu chứng. Trong khi các ca có triệu chứng thường liên quan đến nhiễm trùng và được điều trị kháng sinh thì ngược lại, tăng bạch cầu trong tinh dịch không triệu chứng lại không có khuyến cáo điều trị rõ ràng. Do đó, vấn đề có nên điều trị những trường hợp không triệu chứng hay không vẫn đang còn tranh luận, đặc biệt trong bối cảnh hướng đến cải thiện kết quả điều trị hỗ trợ sinh sản.
TĂNG BẠCH CẦU TRONG TINH TRÙNG VÀ VÔ SINH NAM
Tác động của viêm, tăng bạch cầu trong tinh dịch lên tinh trùng
Đáp ứng viêm đóng vai trò quan trọng trong việc phản ứng lại tình trạng nhiễm trùng. Các tế bào đại thực bào thực hiện hoạt động thực bào và tiết cytokine nhằm thiết lập cân bằng miễn dịch và quá trình sinh tinh cũng như điều hòa khả năng tự miễn dịch chống lại các kháng nguyên tại tinh hoàn. Ngoài ra, đại thực bào còn tiết ra các gốc oxy hoá tự do (ROS, là những gốc hydroxyl tự do, anion superoxide và hydro peroxide) cần thiết cho quá trình trưởng thành, khả năng di động và phản ứng acrosome và nén chặt chromatin của tinh trùng. Tuy nhiên, đại thực bào có thể gây hại vì những tế bào này khi được hoạt hoá quá mức sẽ tạo ra lượng ROS nhiều gấp 1.000 lần so với tinh trùng (Hình 1)(7). Lượng ROS quá mức làm cạn kiệt các chất chống oxy hóa trong tinh dịch và dẫn đến stress oxy hóa, gây tổn hại các chromatin và protein, làm biến đổi và phân mảnh ADN tinh trùng(8).
Stress oxy hóa còn làm giảm hoạt tính acrosin, gây tổn hại quá trình dung hợp tinh trùng-noãn và làm hư hại ty thể, góp phần suy yếu khả năng di động và thụ tinh (8). Chung quy, quá trình này làm ảnh hưởng tới cấu trúc và chức năng tinh trùng, làm giảm khả năng thụ tinh.
Các phương pháp phát hiện bạch cầu trong tinh dịch
Hiện nay, có nhiều kỹ thuật xét nghiệm bạch cầu trong tinh dịch khác nhau. Phương pháp truyền thống là nhuộm phết bằng kỹ thuật Papanicolaou, giúp phân biệt bạch cầu với tinh bào và tinh nguyên bào dựa trên đặc điểm bắt màu, kích thước và hình thái nhân. Tuy nhiên, phương pháp này kém tin cậy do dễ nhầm lẫn về mặt hình thái học(6).
Phương pháp phổ biến hơn là xét nghiệm peroxidase, giúp định lượng bạch cầu chứa enzyme peroxidase – một đặc trưng của bạch cầu hạt. Xét nghiệm này nhanh chóng, rẻ tiền và được ứng dụng rộng rãi. Tuy nhiên, phương pháp này không thể phát hiện các bạch cầu đã phóng thích hạt hoặc các bạch cầu không có peroxidase như lymphocyte, đại thực bào và monocyte. Do đó, tổng số bạch cầu xác định bằng phương pháp này có thể thấp hơn thực tế(6).
Một phương pháp chính xác hơn là hoá tế bào miễn dịch với CD45 (là một dấu ấn bạch cầu người) nhưng nó cũng tốn thời gian và chi phí hơn so với các phương pháp khác(6).
TĂNG BẠCH CẦU TRONG TINH DỊCH VÀ KẾT QUẢ HỖ TRỢ SINH SẢN: TỔNG HỢP Y VĂN
Hiện vẫn còn nhiều tranh cãi trong y văn về việc liệu tăng bạch cầu trong tinh dịch có ảnh hưởng tiêu cực đến kết quả của các kỹ thuật hỗ trợ sinh sản hay không. Các nghiên cứu hiện tại đưa ra kết luận không nhất quán về vấn đề này, có thể tóm gọn trong hai nhóm lớn: (1) các nghiên cứu không tìm thấy sự khác biệt có ý nghĩa thống kê và (2) các nghiên cứu báo cáo có sự khác biệt giữa nhóm có và không có tăng bạch cầu trong tinh dịch.
Các nghiên cứu không tìm thấy sự khác biệt đáng kể
Tổng quan hệ thống và phân tích gộp của Castellini và cộng sự năm 2020 đã đưa 28 nghiên cứu bệnh-chứng vào phân tích cho thấy không có sự khác biệt đáng kể tỷ lệ thụ thai hoặc có thai lâm sàng giữa các cặp vợ chồng có tình trạng tăng và không tăng bạch cầu trong tinh dịch thực hiện kỹ thuật thụ tinh ống nghiệm (IVF) cổ điển hoặc tiêm tinh trùng vào bào tương noãn (ICSI). Tuy nhiên, nam giới bị tăng bạch cầu trong tinh dịch có mật độ tinh trùng thấp hơn và giảm đáng kể khả năng tinh trùng di động tiến tới. Tuy nhiên, 18/28 nghiên cứu kể trên lại không phân biệt giữa hai nhóm bệnh nhân có tăng bạch cầu trong tinh dịch có triệu chứng và không triệu chứng(10).
Sau khi kiểm soát các yếu tố gây nhiễu, các tác giả kết luận rằng tăng bạch cầu trong tinh dịch không triệu chứng không ảnh hưởng tiêu cực lên đến các thông số tinh dịch hay tính toàn vẹn ADN của tinh trùng, cũng như kết quả hỗ trợ sinh sản. Do đó, tăng bạch cầu trong tinh dịch đơn độc dường như không phải là yếu tố tiên quyết đến khả năng thành công trong kỹ thuật hỗ trợ sinh sản.
Một nghiên cứu hồi cứu khác của tác giả Qiao và cộng sự vào năm 2022 so sánh kết quả IVF, ICSI và thụ tinh phân chia (split insemination, là phân chia số noãn thu được làm hai nhóm, một nhóm được thực hiện IVF, đồng thời nhóm còn lại thực hiện ICSI) giữa nam giới tăng và không tăng bạch cầu trong tinh dịch cũng không cho thấy sự khác biệt có ý nghĩa về tỷ lệ thụ thai, thai lâm sàng hay trẻ sinh sống. Tuy nhiên, trong các chu kỳ IVF cổ điển cũng như ICSI, nhóm tăng bạch cầu trong tinh dịch có mật độ tinh trùng và khả năng di động tiến tới thấp hơn đáng kể(11).
Nghiên cứu tiếp tục phân tích các chu kỳ thụ tinh phân chia của nhóm tăng bạch cầu trong tinh dịch cho thấy không có sự khác biệt về tỷ lệ thụ thai, có thai lâm sàng hay trẻ sinh sống giữa IVF và ICSI. Tuy nhiên, ICSI lại giúp tạo ra nhiều hợp tử hai tiền nhân (2PN) hơn, nhiều phôi chất lượng tốt hơn so với IVF trong nhóm tăng bạch cầu.
Nghiên cứu trên được thiết kế hồi cứu và kích thước mẫu tương đối nhỏ (n = 133), sử dụng phương pháp peroxidase để phát hiện bạch cầu. Hơn thế, nghiên cứu này vẫn không có sự phân định giữa tăng bạch cầu trong tinh dịch có và không có triệu chứng. Tuy nhiên, kết quả nghiên cứu vẫn có những giá trị nhất định và ủng hộ luận điểm rằng tăng bạch cầu trong tinh dịch không ảnh hưởng đến hiệu quả của các kỹ thuật hỗ trợ sinh sản, mặc dù ICSI có thể ưu thế hơn so với IVF cổ điển.
Nghiên cứu hồi cứu của Gill và cộng sự năm 2024 đã dùng PGT-A để kiểm tra ảnh hưởng của tăng bạch cầu trong tinh dịch lên 5.435 chu kỳ ICSI. Kết quả là không có sự khác biệt đáng kể về tỷ lệ thụ thai, có thai lâm sàng, hợp tử 2PN hay phôi lệch bội giữa nhóm tăng và không tăng bạch cầu trong tinh dịch(12).
Ưu điểm của nghiên cứu này là các thời gian kiêng xuất tinh được kiểm soát chặt chẽ (2-5 ngày) và tuổi vợ không khác biệt đáng kể giữa hai nhóm. Tuy nhiên, nghiên cứu này vẫn sử dụng phương pháp peroxidase và không phân biệt giữa các trường hợp có triệu chứng và không triệu chứng.
Các nghiên cứu tìm thấy sự khác biệt
Nghiên cứu hồi cứu của tác giả Barraud-Lange và cộng sự công bố vào năm 2011 ghi nhận một số khác biệt. Nghiên cứu trên so sánh kết quả IVF cổ điển và ICSI giữa ba nhóm: không có bạch cầu trong tinh dịch (n = 3.026), ít bạch cầu trong tinh dịch (< 1 triệu bạch cầu/mL, n = 344) và tăng bạch cầu trong tinh dịch (≥ 1 triệu bạch cầu/mL, n = 138). Kết quả thu được không có sự khác biệt có ý nghĩa liên quan đến tỷ lệ biến chứng trong thai kỳ hoặc dị tật bẩm sinh giữa các nhóm.
Tuy nhiên, nhóm tăng bạch cầu trong tinh dịch đã phải thực hiện nhiều chu kỳ ICSI hơn nhưng cũng thu được nhiều phôi chất lượng cao hơn và hợp tử 2PN hơn so với nhóm không có bạch cầu. Tác giả lý giải rằng ROS do bạch cầu là “con dao hai lưỡi”, ngoài những tác dụng bất lợi khi ROS ở nồng độ cao và kéo dài, thì nó cũng có những tác dụng sinh lý có lợi như đóng vai trò trong hệ thống truyền tín hiệu. Ngoài ra, nguồn gốc bạch cầu cũng có ảnh hưởng: nếu nhiều bạch cầu xuất phát từ tuyến tiền liệt thì khả năng có thể liên quan đến viêm nhiễm và dễ gây ra ROS cao có hại; tuy nhiên, nếu bạch cầu có nguồn gốc từ mào tinh thường có tác dụng thuận lợi(13).
Ở nam giới tăng bạch cầu trong tinh dịch, mặc dù sức sống của tinh trùng cao hơn một chút, nhưng nồng độ và số lượng tinh trùng lại thấp hơn đáng kể. Mặc dù vậy, nhóm này có tỷ lệ thụ thai và có thai lâm sàng cao hơn, tuy nhiên, khả năng thai nghén thất bại sớm và thai ngoài tử cung tăng gấp 3 lần so với nhóm không có bạch cầu. Các tác giả cho rằng ROS ở nồng độ cao góp phần gây phân mảnh ADN, nhưng khả năng hoà màng và khả năng di động của tinh trùng không bị ảnh hưởng. Mặc dù có cỡ mẫu lớn, nghiên cứu này vẫn tồn tại một số hạn chế: thiết kế nghiên cứu này là hồi cứu, không phân biệt giữa tăng bạch cầu trong tinh dịch có và không có triệu chứng, dùng xét nghiệm peroxidase để phát hiện bạch cầu.
Các tranh cãi về việc điều trị thường quy tăng bạch cầu trong tinh dịch không triệu chứng
Do thiếu bằng chứng thuyết phục cho thấy mối tương quan giữa tăng bạch cầu trong tinh dịch không triệu chứng với giảm kết quả hỗ trợ sinh sản, cho nên việc điều trị thường quy vẫn gây nhiều tranh cãi. Theo tác giả Reich và cộng sự, sau đây là các luận điểm chính:
- Không ảnh hưởng đáng kể đến khả năng thành công của hỗ trợ sinh sản
- Không có sự khác biệt đáng kể về tỷ lệ hỗ trợ sinh sản thành công giữa nam giới tăng bạch cầu trong tinh dịch không triệu chứng và không tăng bạch cầu.
- Các phương pháp chuẩn bị tinh trùng (ví dụ: ly tâm theo gradient nồng độ) có thể loại bỏ bạch cầu, giảm tác động tiềm ẩn đối với quá trình thụ tinh và phát triển phôi.
- ICSI dường như khắc phục các vấn đề về chất lượng tinh trùng, giảm nhu cầu điều trị thường quy.
- Tăng bạch cầu trong tinh dịch không triệu chứng có thể tự thoái lui mà không cần can thiệp.
- Không có bằng chứng cho thấy việc điều trị có thể cải thiện tỷ lệ thụ thai.
- Giả thuyết ‘Giám sát miễn dịch’
- Bạch cầu trong tinh dịch giúp chống lại nhiễm trùng dưới lâm sàng và stress oxy hóa.
- Điều trị có thể làm xáo trộn cân bằng miễn dịch mà không mang lại lợi ích rõ ràng.
- Rủi ro của việc lạm dụng điều trị quá mức
- Điều trị kháng sinh không cần thiết gây đề kháng kháng sinh.
- Kháng sinh có thể làm thay đổi hệ khuẩn chí tinh dịch, ảnh hưởng đến khả năng sinh sản.
- Chẩn đoán và điều trị quá tay có thể dẫn đến tăng chi phí và căng thẳng không cần thiết cho các cặp vợ chồng đang thực hiện hỗ trợ sinh sản.
Mặc dù không khuyến cáo điều trị thường quy, việc điều trị chọn lọc có thể được tiến hành trong một vài trường hợp cụ thể:
- Nhiễm trùng đường sinh dục nam có triệu chứng
- Kháng sinh điều trị nếu nghi ngờ tăng bạch cầu trong tinh dịch do nhiễm khuẩn.
- Nếu mắc bệnh lây truyền qua đường tình dục, nên xem xét điều trị cho cả bạn tình.
- Điều trị bổ trợ
- Chất chống oxy hóa (ví dụ: Vitamin C, E, Selen, Coenzyme Q10) có thể giúp giảm stress oxy hóa, mặc dù tác động của chúng lên kết quả sinh sản vẫn còn bỏ ngỏ.
- Thuốc kháng viêm (ví dụ: thuốc ức chế COX-2) có thể cải thiện các thông số tinh dịch đồ và giảm bạch cầu trong tinh dịch, nhưng tác động đến tỷ lệ mang thai vẫn còn chưa chắc chắn.
- Thất bại trong kỹ thuật hỗ trợ sinh sản nhiều lần
- Trong trường hợp thai nghén thất bại sớm và thất bại làm tổ liên tiếp, có thể dùng kháng sinh, kháng viêm và chất chống oxy hoá để nhằm giảm bạch cầu trong tinh dịch.
| Thông số |
Tăng bạch cầu trong tinh dịch có triệu chứng |
Tăng bạch cầu trong tinh dịch không triệu chứng |
| Tiếp cận chẩn đoán |
Khai thác bệnh sử và khám lâm sàng Đánh giá toàn diện các triệu chứng (ví dụ: đau, sưng vùng niệu-dục, sốt, tiểu khó), tổng phân tích nước tiểu và hình ảnh học phù hợp (ví dụ: siêu âm qua ngả trực tràng, siêu âm Doppler tinh hoàn) Xét nghiệm vi sinh để định danh tác nhân gây bệnh (ví dụ: nuôi cấy, nhuộm Gram, PCR tinh dịch) |
Bệnh sử chi tiết và khám lâm sàng Tầm soát* dựa trên tinh dịch đồ trong quá trình đánh giá khả năng sinh sản |
| Điều trị đầu tay | Kháng sinh dựa trên việc định tác nhân và ổ nhiễm trùng |
Theo dõi Xem xét điều chỉnh lối sống (ví dụ: ngưng hút thuốc lá, giảm cân) |
| Kháng viêm | Có thể cân nhắc phối hợp NSAIDs hoặc thuốc ức chế COX-2 với kháng sinh, đặc biệt nếu có triệu chứng | Có thể cân nhắc NSAIDs hoặc thuốc ức chế COX-2 để cải thiện các thông số tinh dịch đồ |
| Chất chống oxy hoá | Có thể cân nhắc phối hợp với kháng sinh, đặc biệt nếu hiện diện các chỉ dấu của tình trạng stress oxy hoá (ví dụ: tăng mức độ phân mảnh ADN tinh trùng) | Có thể cân nhắc nếu có giãn tĩnh mạch thừng tinh trên lâm sàng |
| Phẫu thuật | Có thể cân nhắc điều trị các nguyên nhân tắc nghẽn (ví dụ: tắc nghẽn ống dẫn tinh bán phần) | Có thể cân nhắc nhằm cải thiện các thông số tinh dịch đồ, đặc biệt khi hiện diện các chỉ dấu của tình trạng stress oxy hoá (ví dụ: tăng phân mảnh ADN tinh trùng) |
| Thời gian điều trị | Tuỳ nguyên nhân; thông thường, điều trị kháng sinh 1–4 tuần | Chưa xác định |
| Theo dõi | Lặp lại tinh dịch đồ và xét nghiệm vi sinh sau điều trị xác nhận không còn tăng bạch cầu và nhiễm trùng trong tinh dịch |
Lặp lại tinh dịch đồ xác nhận không còn tăng bạch cầu trong tinh dịch* Cân nhắc xét nghiệm vi sinh đánh giá tình trạng nhiễm trùng dưới lâm sàng nếu thực hiện hỗ trợ sinh sản thất bại hoặc sảy thai |
| *Có thể sử dụng các phương tiện như peroxidase hoặc nhuộm CD45. | ||
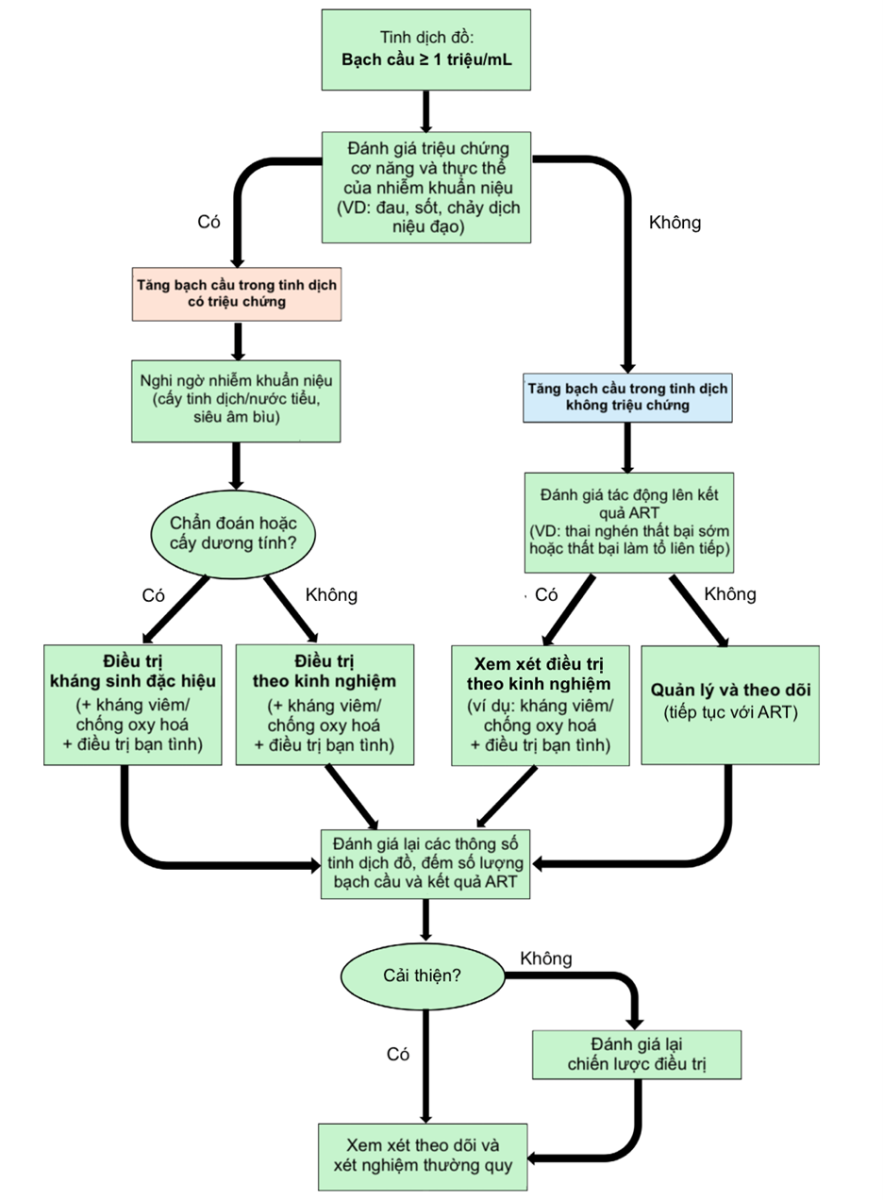
Hình 2. Lưu đồ quản lý trên lâm sàng đối với các cặp vợ chồng có tình trạng tăng bạch cầu trong tinh dịch phải thực hiện hỗ trợ sinh sản(9).
KẾT LUẬN
Các chứng cứ hiện tại cho thấy rằng ở các cặp vợ chồng thực hiện kỹ thuật hỗ trợ sinh sản, tăng bạch cầu trong tinh dịch không triệu chứng không làm ảnh hưởng tiêu cực đến kết quả và do đó không nên điều trị thường quy, đặc biệt là khi có sử dụng các phương pháp xử lý tinh dịch (ví dụ: ly tâm theo gradient nồng độ) và thụ tinh bằng ICSI. Mặc dù một số nghiên cứu chỉ ra mối liên quan tiềm ẩn giữa tăng bạch cầu trong tinh dịch và tăng nguy cơ thai nghén thất bại sớm và thai ngoài tử cung, nhưng những phát hiện này dựa trên chứng cứ ít chất lượng và cần khảo sát thêm. Hiện tại, việc điều trị tăng bạch cầu trong tinh dịch không triệu chứng nên được cá thể hóa dựa trên các thông số tinh dịch đồ và kết cục sinh sản trước đó, đặc biệt trong các trường hợp thai nghén thất bại sớm liên tiếp và kỹ thuật hỗ trợ sinh sản thất bại không rõ nguyên nhân.
TÀI LIỆU THAM KHẢO
1. Infertility Prevalence Estimates, 1990-2021. 1st ed. Geneva: World Health Organization; 2023. 1 p.
2. Agarwal A, Mulgund A, Hamada A, Chyatte MR. A unique view on male infertility around the globe. Reprod Biol Endocrinol RBE. 2015 Apr 26;13:37.
3. Keck C, Gerber-Schäfer C, Clad A, Wilhelm C, Breckwoldt M. Seminal tract infections: impact on male fertility and treatment options. Hum Reprod Update. 1998;4(6):891–903.
4. Gambera L, Serafini F, Morgante G, Focarelli R, De Leo V, Piomboni P. Sperm quality and pregnancy rate after COX-2 inhibitor therapy of infertile males with abacterial leukocytospermia. Hum Reprod Oxf Engl. 2007 Apr;22(4):1047–51.
5. Ventimiglia E, Capogrosso P, Boeri L, Cazzaniga W, Matloob R, Pozzi E, et al. Leukocytospermia is not an informative predictor of positive semen culture in infertile men: results from a validation study of available guidelines. Hum Reprod Open. 2020;2020(3):hoaa039.
6. WHO Laboratory Manual for the Examination and Processing of Human Semen. 6th ed. Geneva: World Health Organization; 2021. 1 p.
7. de Lamirande E, Gagnon C. Capacitation-associated production of superoxide anion by human spermatozoa. Free Radic Biol Med. 1995 Mar;18(3):487–95.
8. Sikka SC. Role of oxidative stress and antioxidants in andrology and assisted reproductive technology. J Androl. 2004;25(1):5–18.
9. Reich MC, Heide N, Humaidan PC, Esteves SC. Asymptomatic Leukocytospermia and Assisted Reproductive Technology Outcomes: Reason for concern? Int Braz J Urol Off J Braz Soc Urol. 2025;51(5):e20250166.
10. Castellini C, D’Andrea S, Martorella A, Minaldi E, Necozione S, Francavilla F, et al. Relationship between leukocytospermia, reproductive potential after assisted reproductive technology, and sperm parameters: a systematic review and meta-analysis of case-control studies. Andrology. 2020 Jan;8(1):125–35.
11. Qiao X, Zeng R, Yang Z, Xu L, Ma Q, Yang Y, et al. Effects of leukocytospermia on the outcomes of assisted reproductive technology. Andrologia. 2022 Jul;54(6):e14403.
12. Gill P, Puchalt NG, Molinaro T, Werner M, Seli E, Hotaling J, et al. Leukocytospermia does not negatively impact outcomes in in vitro fertilization cycles with intracytoplasmic sperm injection and preimplantation genetic testing for aneuploidy: findings from 5435 cycles. J Assist Reprod Genet. 2024 May;41(5):1213–9.
13. Barraud-Lange V, Pont JC, Ziyyat A, Pocate K, Sifer C, Cedrin-Durnerin I, et al. Seminal leukocytes are Good Samaritans for spermatozoa. Fertil Steril. 2011 Dec;96(6):1315–9.
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Hội Nội tiết Sinh sản và Vô sinh TP. Hồ Chí Minh (HOSREM) sẽ ...
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...








