Tin tức
on Thursday 22-01-2015 8:01am
Danh mục: Khác
BS. Nguyễn Duy Linh
Trưởng khoa Phẫu thuật nội soi, Bệnh viện Quốc tế Phương Châu
Trưởng khoa Phẫu thuật nội soi, Bệnh viện Quốc tế Phương Châu
Giới thiệu
Năm 1947, 2 sinh viên năm thứ 4 LaForet và Lynch đã báo cáo một trường hợp đa dị tật bẩm sinh sau khi mẹ bị nhiễm thủy đậu lúc mang thai 8 tuần.Từ báo cáo ban đầu này, các nhà chuyên môn đã thu thập, tìm hiểu những trường hợp tương tự, từ đó đưa ra được khái niệm hội chứng thủy đậu bẩm sinh (congenital varicella syndrome – CVS). Dù không thường xuyên xảy ra ở phụ nữ độ tuổi sinh sản nhưng nhiễm thủy đậu trong quá trình mang thai có thể gây ra những ảnh hưởng nặng nề đối với mẹ và thai nhi (Tan và Koren, 2006).
Varicella-zoster virus (VZV) là một trong 8 chủng virus họ herpes gây bệnh cho người. Nhiễm trùng VZV gây ra 2 bệnh cảnh lâm sàng chính: thủy đậu (chickenpox) và herpes zoster (shingles) (Riley, 2011). Tại Việt Nam, bệnh thủy đậu có thể xảy ra quanh năm, tuy nhiên, tập trung nhiều nhất là vào cuối mùa mưa đầu mùa khô (khoảng từ tháng 1 đến tháng 5). Tần suất thật sự của nhiễm VZV trong thai kỳ vẫn chưa được biết rõ (Tan và Koren, 2006).
Lây truyền từ người sang người được biết là nguồn lây bệnh duy nhất (Tan và Koren, 2006; Riley, 2011). Virus dễ dàng lây truyền qua các dịch tiết trên các tổn thương da của người bệnh: dịch tiết mũi họng, nước bọt hay do hít phải dịch tiết mũi họng có trong không khí (Tan và Koren, 2006; Smith và Arvin, 2009).
Thời gian ủ bệnh của thủy đậu trung bình 14-16 ngày sau khi tiếp xúc (có thể dao động 10-21 ngày) (Smith và Arvin, 2009). Bệnh có thể lây truyền 48 giờ trước khi mụn nước xuất hiện và tiếp tục kéo dài cho đến khi tất cả mụn nước đóng vảy (Shrim, 2012).
Khoảng 90% phụ nữ độ tuổi sinh sản có kháng thể VZV IgG trong cơ thể. Chính vì vậy, rất hiếm khi xảy ra bệnh cảnh nhiễm VZV nguyên phát ở phụ nữ mang thai, tỉ lệ ước tính khoảng 2-3/1.000 thai kỳ (Sauerbrei và Wutzler, 2007; Shrim, 2012).
Di chứng có thể xảy ra đối với mẹ khi nhiễm Varicella-zoster virus trong thai kỳ
Hầu hết biến chứng của thủy đậu người lớn thường xảy ra sau ngày thứ tư, các biến chứng có thể bao gồm: viêm não, viêm màng não, viêm phổi, viêm cầu thận, viêm cơ tim, bệnh về mắt, suy thượng thận và tử vong; trong đó, viêm phổi là biến chứng thường gặp nhất (Riley, 2011). Có khoảng 10-20% thai phụ bị thủy đậu thai kỳ có biến chứng viêm phổi. Yếu tố nguy cơ gây viêm phổi bao gồm: bệnh nhân hút thuốc lá và có >100 mụn nước ở da (Riley, 2011; Shrim, 2012). Dấu hiệu và triệu chứng của viêm phổi do thủy đậu trong thai kỳ bao gồm: ho, khó thở, sốt và thở nhanh. Tình trạng lâm sàng thường không dễ tiên đoán trước, có thể diễn tiến nhanh chóng đến thiếu oxy và suy hô hấp (Riley, 2011).
Tỉ lệ tử vong của thủy đậu gia tăng theo tuổi. Theo CDC, tỉ lệ tử vong trong độ tuổi 15-19 tuổi là khoảng 2,7/100.000, gia tăng lên 25,2/100.000 trong độ tuổi 30-39 tuổi. Tỉ lệ tử vong cao hơn ở phụ nữ mang thai so với phụ nữ không mang thai, nguyên nhân chủ yếu do viêm phổi. Trước đây, tỉ lệ mắc bệnh và tử vong liên quan đến viêm phổi do thủy đậu chiếm khoảng 20-45%. Với việc điều trị bằng thuốc kháng virus hiệu quả, tỉ lệ trên giảm còn 3-14% (Riley, 2011).
Di chứng có thể xảy ra đối với thai nhi khi nhiễm Varicella-zoster virus trong thai kỳ
Ảnh hưởng của thủy đậu lên thai nhi có thể gây ra CVS hoặc thủy đậu sơ sinh (neonatal varicella). Bị thủy đậu trong giai đoạn nửa đầu thai kỳ gây ra các dị dạng hay khuyết tật bẩm sinh do tình trạng nhiễm trùng ngang qua hàng rào nhau thai. Đặc điểm lâm sàng của CVS là tổn thương đa cơ quan, tuy nhiên, có những mô và cơ quan bị ảnh hưởng chính. Tổn thương da xảy ra trong 70% trường hợp, thiểu sản chi 46-72%, bất thường hệ thần kinh như: tật đầu nhỏ, teo vỏ não, não úng thủy và chậm phát triển tâm thần chiếm 48-62%. Các tổn thương ở mắt như: tật mắt nhỏ, đục thủy tinh thể, viêm mống mắt chiếm 44-52%. Thiểu sản cơ, bất thường hệ tiêu hóa, tiết niệu sinh dục và hệ tim mạch chiếm 7-24% (Lamont và cs., 2012).
Tỉ lệ nhiễm trùng khoảng 0,4% khi mắc bệnh trước tuần thứ 13 và tăng lên 2% nếu bị nhiễm giai đoạn 13-20 tuần (Shrim, 2012). Theo dữ liệu từ chương trình Motherisk của Canada (tất cả là nghiên cứu cohort), nguy cơ nhiễm trùng là 0,7% trong tam cá nguyệt (TCN) I, 2% trong TCN II và 0% trong TCN III (Tan và Koren, 2006; Shrim, 2012). Trong hầu hết các nghiên cứu trên, không có bằng chứng CVS sau tuần thứ 20 (Shrim, 2012). Tuy nhiên, Yet, Tan và Koren khi hồi cứu y văn đã xác định 9 trường hợp CVS khi mẹ mắc bệnh trong giai đoạn 21-28 tuần; 8 trong số 9 trường hợp này có khiếm khuyết hệ thống thần kinh trung ương rất nặng (Shrim, 2012).
CVS thường có tiên lượng kém, 30% trẻ tử vong vài tháng đầu sau sinh do trào ngược dạ dày thực quản khó trị, viêm phổi hít tái phát nặng và suy hô hấp; 15% trẻ có nguy cơ bị nhiễm Herpes zoster trong giai đoạn từ tháng thứ 2 đến tháng thứ 41 sau sinh (Smoth và Arvin, 2009; Lamont và cs., 2012).
Bảng 1. Đặc điểm lâm sàng CVS (Smoth và Arvin, 2009; Lamont và cs., 2012)
Năm 1947, 2 sinh viên năm thứ 4 LaForet và Lynch đã báo cáo một trường hợp đa dị tật bẩm sinh sau khi mẹ bị nhiễm thủy đậu lúc mang thai 8 tuần.Từ báo cáo ban đầu này, các nhà chuyên môn đã thu thập, tìm hiểu những trường hợp tương tự, từ đó đưa ra được khái niệm hội chứng thủy đậu bẩm sinh (congenital varicella syndrome – CVS). Dù không thường xuyên xảy ra ở phụ nữ độ tuổi sinh sản nhưng nhiễm thủy đậu trong quá trình mang thai có thể gây ra những ảnh hưởng nặng nề đối với mẹ và thai nhi (Tan và Koren, 2006).
Varicella-zoster virus (VZV) là một trong 8 chủng virus họ herpes gây bệnh cho người. Nhiễm trùng VZV gây ra 2 bệnh cảnh lâm sàng chính: thủy đậu (chickenpox) và herpes zoster (shingles) (Riley, 2011). Tại Việt Nam, bệnh thủy đậu có thể xảy ra quanh năm, tuy nhiên, tập trung nhiều nhất là vào cuối mùa mưa đầu mùa khô (khoảng từ tháng 1 đến tháng 5). Tần suất thật sự của nhiễm VZV trong thai kỳ vẫn chưa được biết rõ (Tan và Koren, 2006).
Lây truyền từ người sang người được biết là nguồn lây bệnh duy nhất (Tan và Koren, 2006; Riley, 2011). Virus dễ dàng lây truyền qua các dịch tiết trên các tổn thương da của người bệnh: dịch tiết mũi họng, nước bọt hay do hít phải dịch tiết mũi họng có trong không khí (Tan và Koren, 2006; Smith và Arvin, 2009).
Thời gian ủ bệnh của thủy đậu trung bình 14-16 ngày sau khi tiếp xúc (có thể dao động 10-21 ngày) (Smith và Arvin, 2009). Bệnh có thể lây truyền 48 giờ trước khi mụn nước xuất hiện và tiếp tục kéo dài cho đến khi tất cả mụn nước đóng vảy (Shrim, 2012).
Khoảng 90% phụ nữ độ tuổi sinh sản có kháng thể VZV IgG trong cơ thể. Chính vì vậy, rất hiếm khi xảy ra bệnh cảnh nhiễm VZV nguyên phát ở phụ nữ mang thai, tỉ lệ ước tính khoảng 2-3/1.000 thai kỳ (Sauerbrei và Wutzler, 2007; Shrim, 2012).
Di chứng có thể xảy ra đối với mẹ khi nhiễm Varicella-zoster virus trong thai kỳ
Hầu hết biến chứng của thủy đậu người lớn thường xảy ra sau ngày thứ tư, các biến chứng có thể bao gồm: viêm não, viêm màng não, viêm phổi, viêm cầu thận, viêm cơ tim, bệnh về mắt, suy thượng thận và tử vong; trong đó, viêm phổi là biến chứng thường gặp nhất (Riley, 2011). Có khoảng 10-20% thai phụ bị thủy đậu thai kỳ có biến chứng viêm phổi. Yếu tố nguy cơ gây viêm phổi bao gồm: bệnh nhân hút thuốc lá và có >100 mụn nước ở da (Riley, 2011; Shrim, 2012). Dấu hiệu và triệu chứng của viêm phổi do thủy đậu trong thai kỳ bao gồm: ho, khó thở, sốt và thở nhanh. Tình trạng lâm sàng thường không dễ tiên đoán trước, có thể diễn tiến nhanh chóng đến thiếu oxy và suy hô hấp (Riley, 2011).
Tỉ lệ tử vong của thủy đậu gia tăng theo tuổi. Theo CDC, tỉ lệ tử vong trong độ tuổi 15-19 tuổi là khoảng 2,7/100.000, gia tăng lên 25,2/100.000 trong độ tuổi 30-39 tuổi. Tỉ lệ tử vong cao hơn ở phụ nữ mang thai so với phụ nữ không mang thai, nguyên nhân chủ yếu do viêm phổi. Trước đây, tỉ lệ mắc bệnh và tử vong liên quan đến viêm phổi do thủy đậu chiếm khoảng 20-45%. Với việc điều trị bằng thuốc kháng virus hiệu quả, tỉ lệ trên giảm còn 3-14% (Riley, 2011).
Di chứng có thể xảy ra đối với thai nhi khi nhiễm Varicella-zoster virus trong thai kỳ
Ảnh hưởng của thủy đậu lên thai nhi có thể gây ra CVS hoặc thủy đậu sơ sinh (neonatal varicella). Bị thủy đậu trong giai đoạn nửa đầu thai kỳ gây ra các dị dạng hay khuyết tật bẩm sinh do tình trạng nhiễm trùng ngang qua hàng rào nhau thai. Đặc điểm lâm sàng của CVS là tổn thương đa cơ quan, tuy nhiên, có những mô và cơ quan bị ảnh hưởng chính. Tổn thương da xảy ra trong 70% trường hợp, thiểu sản chi 46-72%, bất thường hệ thần kinh như: tật đầu nhỏ, teo vỏ não, não úng thủy và chậm phát triển tâm thần chiếm 48-62%. Các tổn thương ở mắt như: tật mắt nhỏ, đục thủy tinh thể, viêm mống mắt chiếm 44-52%. Thiểu sản cơ, bất thường hệ tiêu hóa, tiết niệu sinh dục và hệ tim mạch chiếm 7-24% (Lamont và cs., 2012).
Tỉ lệ nhiễm trùng khoảng 0,4% khi mắc bệnh trước tuần thứ 13 và tăng lên 2% nếu bị nhiễm giai đoạn 13-20 tuần (Shrim, 2012). Theo dữ liệu từ chương trình Motherisk của Canada (tất cả là nghiên cứu cohort), nguy cơ nhiễm trùng là 0,7% trong tam cá nguyệt (TCN) I, 2% trong TCN II và 0% trong TCN III (Tan và Koren, 2006; Shrim, 2012). Trong hầu hết các nghiên cứu trên, không có bằng chứng CVS sau tuần thứ 20 (Shrim, 2012). Tuy nhiên, Yet, Tan và Koren khi hồi cứu y văn đã xác định 9 trường hợp CVS khi mẹ mắc bệnh trong giai đoạn 21-28 tuần; 8 trong số 9 trường hợp này có khiếm khuyết hệ thống thần kinh trung ương rất nặng (Shrim, 2012).
CVS thường có tiên lượng kém, 30% trẻ tử vong vài tháng đầu sau sinh do trào ngược dạ dày thực quản khó trị, viêm phổi hít tái phát nặng và suy hô hấp; 15% trẻ có nguy cơ bị nhiễm Herpes zoster trong giai đoạn từ tháng thứ 2 đến tháng thứ 41 sau sinh (Smoth và Arvin, 2009; Lamont và cs., 2012).
Bảng 1. Đặc điểm lâm sàng CVS (Smoth và Arvin, 2009; Lamont và cs., 2012)
|
Da: - Những tổn thương dạng sẹo - Những khiếm khuyết ở da - Giảm sắc tố da |
70% |
|
Hệ thống thần kinh: - Viêm não trong tử cung - Teo vỏ não - Động kinh - Chậm phát triển tâm thần - Không đủ khả năng chăm sóc bản thân |
48-62% |
|
Mắt: - Viêm mống mắt - Đục thủy tinh thể |
44-52% |
|
Cơ xương: - Thiểu sản chi - Thiểu sản cơ |
46-72% |
|
Hệ thống: - Chậm phát triển trong tử cung - Dị tật hệ tim mạch |
7-24% |
|
Hệ tiết niệu: Thận ứ nước |
|
|
Hệ thống dạ dày ruột: Trào ngược dạ dày ruột |
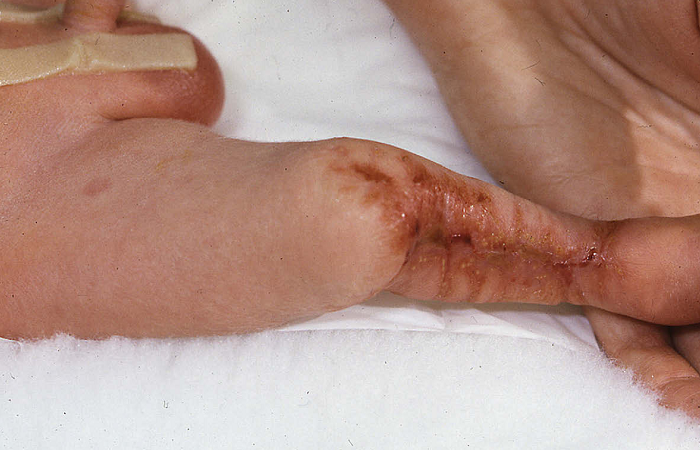
Hình 1. Sẹo ở da trên trẻ bị CVS
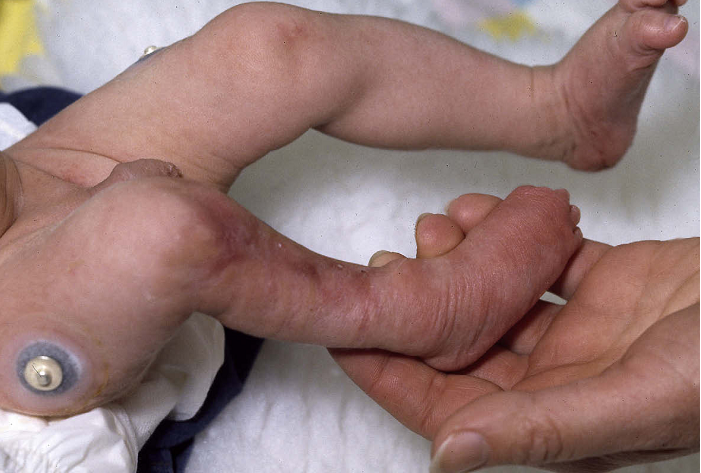
Hình 2. Thiểu sản xương và cơ trong CVS
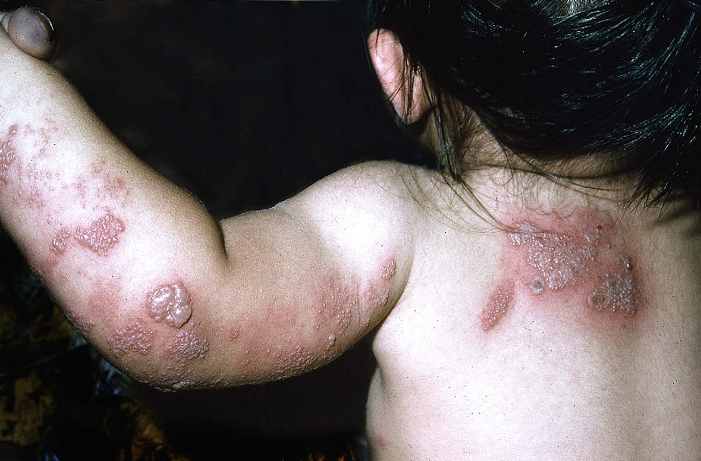

|
Hình 3. Bé gái 14 tháng tuổi với các tổn thương da do herpes zoster.
Tiền sử mẹ bị thủy đậu lúc thai 28 tuần |
Chẩn đoán tiền sản hội chứng thủy đậu bẩm sinh
Sau khi mẹ bị thủy đậu, nguy cơ bị CVS có thể được ước lượng bằng cách thực hiện xét nghiệm PCR nước ối tìm DNA của VZV kết hợp với siêu âm hình thái để tìm những bất thường của thai nhi như: dị dạng chi, tật đầu nhỏ, não úng thủy, đa ối, thai chậm phát triển trong tử cung. Xét nghiệm PCR nước ối tìm DNA của VZV là một xét nghiệm nhạy cảm, thường được thực hiện khi tuổi thai 17-21 tuần. Siêu âm tìm kiếm những bất thường của thai chỉ được thực hiện tối thiểu 5 tuần từ khi mẹ phát bệnh, sau đó thực hiện mỗi 4 tuần nhằm tránh bị bỏ sót tổn thương (Riley, 2011; Lamont và cs., 2012).
Kết quả PCR và siêu âm bình thường gợi ý cho ta biết bệnh nhân có nguy cơ thấp bị CVS. Nếu kết quả siêu âm bình thường kèm với DNA VZV dương tính, gợi ý cho ta thai nhi có nguy cơ mắc bệnh, nên siêu âm lặp lại lúc 22-24 tuần. Nếu siêu âm lặp lại kết quả bình thường thì ít nghĩ tới nguy cơ bị CVS. Nếu siêu âm có bằng chứng của CVS, thai phụ nên được tư vấn kỹ về các bệnh lý có thể xảy ra đối với thai nhi (Riley, 2011).
Xét nghiệm huyết thanh học thai nhi ít được áp dụng do độ nhạy và độ chuyên biệt kém (Riley, 2011).
Bảng 2. Chẩn đoán tiền sản sử dụng PCR và siêu âm trong đánh giá nguy cơ CVS
(Enders và Miller, 2000; Tan và Koren, 2006)
Sau khi mẹ bị thủy đậu, nguy cơ bị CVS có thể được ước lượng bằng cách thực hiện xét nghiệm PCR nước ối tìm DNA của VZV kết hợp với siêu âm hình thái để tìm những bất thường của thai nhi như: dị dạng chi, tật đầu nhỏ, não úng thủy, đa ối, thai chậm phát triển trong tử cung. Xét nghiệm PCR nước ối tìm DNA của VZV là một xét nghiệm nhạy cảm, thường được thực hiện khi tuổi thai 17-21 tuần. Siêu âm tìm kiếm những bất thường của thai chỉ được thực hiện tối thiểu 5 tuần từ khi mẹ phát bệnh, sau đó thực hiện mỗi 4 tuần nhằm tránh bị bỏ sót tổn thương (Riley, 2011; Lamont và cs., 2012).
Kết quả PCR và siêu âm bình thường gợi ý cho ta biết bệnh nhân có nguy cơ thấp bị CVS. Nếu kết quả siêu âm bình thường kèm với DNA VZV dương tính, gợi ý cho ta thai nhi có nguy cơ mắc bệnh, nên siêu âm lặp lại lúc 22-24 tuần. Nếu siêu âm lặp lại kết quả bình thường thì ít nghĩ tới nguy cơ bị CVS. Nếu siêu âm có bằng chứng của CVS, thai phụ nên được tư vấn kỹ về các bệnh lý có thể xảy ra đối với thai nhi (Riley, 2011).
Xét nghiệm huyết thanh học thai nhi ít được áp dụng do độ nhạy và độ chuyên biệt kém (Riley, 2011).
Bảng 2. Chẩn đoán tiền sản sử dụng PCR và siêu âm trong đánh giá nguy cơ CVS
(Enders và Miller, 2000; Tan và Koren, 2006)
| Tuần thai | PCR | Siêu âm | Nguy cơ CVS với dị tật nặng |
|
Bắt đầu: 17-21 |
Chọc dò ối (+) |
Bình thường |
Chưa xác định |
|
Lặp lại: - 22-24 - 22-24 - 18-22/>23 |
Chọc dò ối (+) Chọc dò ối (+) Chọc dò ối (-) |
Bình thường Bất thường Bình thường |
Không chắc đúng Cao Thấp |
Phơi nhiễm chu sinh
Tình trạng phơi nhiễm cho trẻ sơ sinh có thể xảy ra trước hoặc trong lúc sinh và có thể dẫn đến bệnh cảnh thủy đậu sơ sinh. Rất hiếm trường hợp các trẻ sơ sinh này tiến triển thành bệnh lý hệ thống thần kinh trung ương.
Nhiễm trùng sơ sinh có thể xảy ra nguyên phát khi các dấu hiệu nhiễm trùng của mẹ xảy ra trước sinh 5 ngày và sau sinh 2 ngày. Giai đoạn này liên quan đến sự hình thành IgG của mẹ nhưng quá trình miễn dịch thụ động qua bánh nhau từ mẹ sinh con lại quá ngắn. Khi huyết thanh thủy đậu được sử dụng cho mẹ, 30-40% trẻ sơ sinh vẫn có thể mắc bệnh. Tuy vậy, số lượng các biến chứng sẽ giảm hơn (Shrim, 2012).
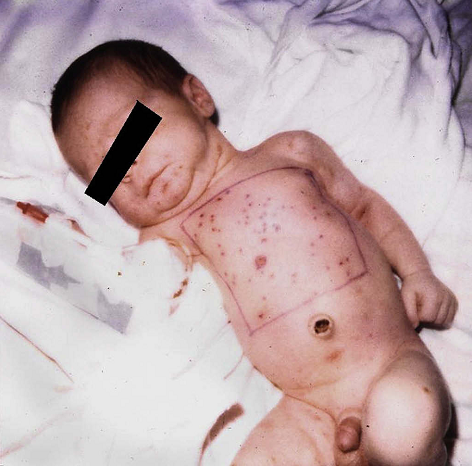
Hình 4. Bé sơ sinh với thủy đậu mắc phải từ mẹ lúc sinh
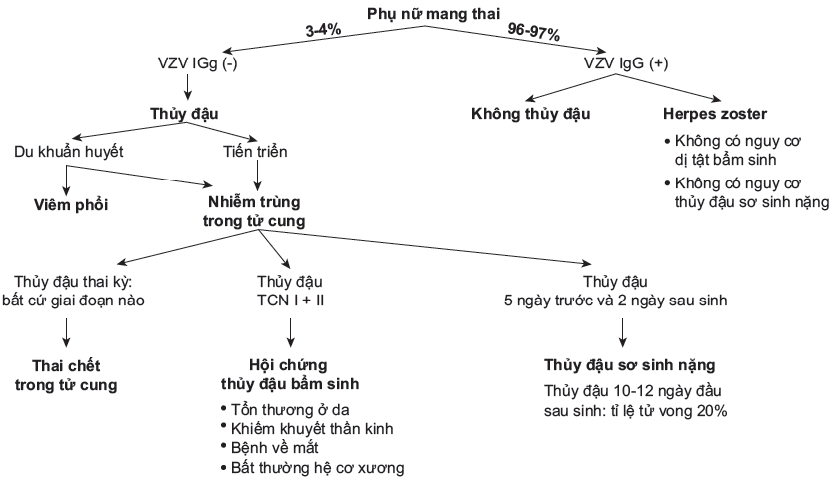
Sơ đồ 1. Nhiễm trùng VZV và những hậu quả trong thai kỳ (Sauerbrei và Wutzler, 2007)

Sơ đồ 1. Nhiễm trùng VZV và những hậu quả trong thai kỳ (Sauerbrei và Wutzler, 2007)
Phòng ngừa biến chứng cho mẹ
Hiệu quả của việc điều trị viêm phổi do thủy đậu bằng các thuốc kháng virus ở người lớn hiện vẫn còn bàn cãi và vẫn chưa có những nghiên cứu lâm sàng ngẫu nhiên. Tuy vậy, trong một nghiên cứu, uống Acyclovir cho thấy có hiệu quả hơn giả dược trong việc làm giảm thời gian sốt và giảm các triệu chứng nhiễm trùng ở các trẻ em bị suy giảm miễn dịch hoặc người lớn có sức đề kháng tốt khi sử dụng trong vòng 24 giờ từ khi xuất hiện các hồng ban. Với kết quả nghiên cứu này, trẻ em và người lớn có nguy cơ cao (>100 mụn nước) và/hoặc mắc bệnh lý hô hấp phối hợp nên được điều trị bằng thuốc kháng virus dạng uống (Shrim, 2012).
Phụ nữ mang thai bị viêm phổi do thủy đậu nên được điều trị bằng thuốc kháng virus dạng uống. Nếu bệnh nặng, nên sử dụng các thuốc kháng virus dạng tiêm truyền (Shrim, 2012).
Phòng ngừa nhiễm trùng trong tử cung
Vaccine
Việc chủng ngừa vaccine bằng virus sống được thực hiện từ năm 1995. Tất cả trẻ nhỏ nên được tiêm ngừa thủy đậu liều đầu tiên thường qui lúc 12-15 tháng tuổi, liều thứ 2 tiêm khi 4-6 tuổi, trước khi đưa trẻ đến trường (Shrim, 2012).
Trẻ vị thành niên ≥13 tuổi và người lớn chưa có miễn dịch thủy đậu nên được tiêm ngừa vaccine thủy đậu 2 liều, cách nhau khoảng 4-8 tuần (Riley, 2011).
Với 2 liều vaccine tiêm ngừa thủy đậu, tỉ lệ miễn dịch đạt 97-99% (Riley, 2011; Shrim, 2012), tỉ lệ phòng ngừa thủy đậu đạt 98% và 100% phòng được bệnh nặng (Riley, 2011). Tuy vậy, việc tiêm ngừa cho phụ nữ trước khi mang thai hoặc mang thai tháng thứ nhất không được khuyến cáo do những tác dụng ngoại ý của vaccine. Mặc dù vậy, theo một báo cáo: 362 trường hợp mang thai tình nguyện được tiêm vaccine thủy đậu, chưa ghi nhận trường hợp nào mắc CVS hoặc các dị dạng bẩm sinh khác (Shrim, 2012).
Huyết thanh thủy đậu
Huyết thanh thủy đậu (Varicella Zoster Immunoglobulin – VZIG) cho thấy giúp giảm tỉ lệ nhiễm thủy đậu nếu được tiêm trong vòng 72-96 giờ sau khi phơi nhiễm. Liều lượng 125UI/10kg cân nặng (tiêm bắp), liều tối đa 625UI. VZIG được khuyến cáo cho tất cả phụ nữ mang thai dễ mắc bệnh thủy đậu (Shrim, 2012).
Giá trị chủ yếu của VZIG là nhằm ngăn chặn nhiễm trùng ở mẹ. Tuy nhiên, chúng cũng có thể có một vài hiệu quả trong việc làm giảm nguy cơ nhiễm trùng ở thai. Trong một nghiên cứu trên 1.373 trường hợp thai phụ bị nhiễm thủy đậu trong thai kỳ, 9 trường hợp CVS được phát hiện, tất cả đều xảy ra khi mẹ mắc bệnh trong 20 tuần đầu. Tuy nhiên, không có trường hợp CVS nào được báo cáo trong số 97 thai phụ được tiêm VZIG dự phòng sau phơi nhiễm (Shrim, 2012).
VZIG được khuyến cáo cho những trẻ sơ sinh có mẹ bị nhiễm VZV 5 ngày trước và 2 ngày sau sinh. Trẻ sơ sinh sinh trước hay sau thời gian này không cần tiêm miễn dịch thụ động bởi không có nguy cơ bị thủy đậu sơ sinh nặng.
VZIG không có vai trò trong việc phòng ngừa nhiễm trùng, chúng có thể làm giảm độ nặng của nhiễm trùng sơ sinh nhưng không đem lại hiệu quả một khi những dấu hiệu của thủy đậu đã rõ ràng (Lamont và cs., 2012).
Điều trị
Acyclovir: có tác dụng ức chế sự sao chép virus trong máu mẹ và giới hạn sự di chuyển qua nhau thai (Shrim, 2012).
So với giả dược, Acyclovir có hiệu quả hơn trong việc làm giảm thời gian sốt, giảm các triệu chứng nhiễm trùng ở những trẻ bị suy giảm miễn dịch và người lớn có sức đề kháng tốt khi sử dụng trong vòng 24 giờ từ khi xuất hiện các hồng ban (Shrim, 2012; Lamont và cs., 2012).
Điều trị bằng thuốc kháng virus một mình hoặc kết hợp với VZIG được khuyến cáo để điều trị thủy đậu thai kỳ. Tất cả phụ nữ mang thai bị thủy đậu nên được cho uống Acyclovir 20 mg/kg, 4 lần/ngày trong 5 ngày hoặc valacyclovir để làm giảm thời gian sốt và các triệu chứng của bệnh (Riley, 2011; Shrim, 2012; Lamont và cs., 2012). Trong trường hợp thai phụ bị viêm phổi do thủy đậu cũng nên sử dụng Acyclovir, do có nghiên cứu cho thấy việc giảm tỉ lệ tử vong thai phụ ở nhóm được điều trị so với nhóm không điều trị (Riley, 2011).
Trong trường hợp nhiễm virus có biến chứng nặng như viêm phổi, Viện Nhi khoa Hoa Kỳ khuyến cáo nên sử dụng acyclovir dạng tiêm. Thuốc không được khuyến cáo dự phòng trong trường hợp thai phụ bị phơi nhiễm với thủy đậu (Shrim, 2012).
Kết luận và khuyến cáo
- Nhiễm VZV có thể gây ra 2 bệnh cảnh lâm sàng: thủy đậu và herpes zoster.
- Thủy đậu ở trẻ nhỏ thường diễn tiến nhẹ hơn so với người lớn, bệnh cảnh ở phụ nữ mang thai thường nặng hơn so với phụ nữ không mang thai.
- Nếu mẹ mắc thủy đậu trong thai kỳ, nguy cơ thai bị CVS thường thấp, 0,4-2%.
- Biến chứng thường gặp nhất ở mẹ là viêm phổi do thủy đậu (10%) với đặc điểm giảm oxy nhanh chóng, suy hô hấp và có thể tử vong nếu không điều trị.
- CVS được đặc trưng bởi: các tổn thương ở da, thai chậm phát triển trong tử cung, bệnh lý thần kinh, mắt và các bất thường ở chi.
- Tầm soát nguy cơ bị CVS bằng cách thực hiện xét nghiệm PCR nước ối tìm DNA VZV, kết hợp với siêu âm hình thái để tìm những đặc điểm bất thường về cấu trúc thai nhi.
- Điều trị bằng thuốc kháng virus acyclovir cho thấy cải thiện sớm được các tổn thương da và làm giảm thời gian sốt nếu được dùng trong 24 giờ từ khi có triệu chứng. Chưa có bằng chứng cho thấy acyclovir gây dị tật cho thai nhi.
- VZIG làm giảm tỉ lệ nhiễm thủy đậu nếu được tiêm trong vòng 72-96 giờ sau khi phơi nhiễm.
Tài liệu tham khảo
1. Lamont RF, Sobel JD, Carrington D, Mazaki-tovi S, Kusanovic JP, Vaisbuch E and Romero R (2012). Varicella Zoster Virus (Chickenpox) Infection in Pregnancy. BJOG; Vol.118, No.10,1155-1162.
2. Riley LE (2011). Varicella zoster in pregnancy. Uptodate 19/03/2011.
3. Sauerbrei A, Wutzler P (2007). Herpes simplex and varicella-zoster virus infections during pregnancy: current concepts of prevention, diagnosis and therapy. Part 2: Varicella-zoster virus infections. Med Microbiol Immunol; 95-102.
4. Shrim MQ Alon (2012). Management of Varicella Infection (Chickenpox) in Pregnancy. J Obs Gynaecol Can; Vol.34, No.274,287-292.
5. Smith CK and Arvin AM (2009). Seminars in Fetal & Neonatal Medicine Varicella in the fetus and newborn. Semin Fetal Neonatal Med; Vol.14, No.4,209-217.
6. Tan MP and Koren G (2006). Chickenpox in pregnancy: Revisited. Reprod Toxicol 21; Vol.21,410-420.
Từ khóa: thủy đậu, thai kỳ
Các tin khác cùng chuyên mục:
TIN CẬP NHẬT
TIN CHUYÊN NGÀNH
LỊCH HỘI NGHỊ MỚI
Năm 2020
Thành phố Đà Nẵng, thứ sáu và thứ bảy, ngày 6 - 7 . 3 . 2026
Năm 2020
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
Năm 2020
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
GIỚI THIỆU SÁCH MỚI
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...
FACEBOOK








