Tin chuyên ngành
on Tuesday 09-12-2014 2:12pm
Danh mục: Vô sinh & hỗ trợ sinh sản
ThS. Cổ Phí Thị Ý Nhi và cộng sự
TÓM TẮT
Mục tiêu nghiên cứu: có hay không mối liên quan giữa đặc điểm tử cung (TC) trên siêu âm (SA) với khả năng thụ thai sau chuyển phôi (CP) trữ lạnh hoặc CP tươi xin trứng thụ tinh trong ống nghiệm (TTTON)?
Đối tượng và phương pháp nghiên cứu: nghiên cứu ca chứng lồng. Bệnh nhân hiếm muộn thực hiện CP trữ lạnh hoặc CP tươi xin trứng tại Khoa Hiếm muộn, Bệnh viện Từ Dũ từ ngày 02/01/2013 đến ngày 30/ 06/2013 được theo dõi đến khi xác định có thai lâm sàng hay không và chia thành 2 nhóm: (1) nhóm ca: có thai lâm sàng, (2) nhóm chứng: không có thai lâm sàng trong các chu kỳ này.
Kết quả: khảo sát 116 chu kỳ, có 63 chu kỳ (54,31%) có thai lâm sàng, 53 (45,69%) không có thai lâm sàng. Niêm mạc TC (NMTC) hình hạt cà phê chỉ chiếm 15,9% nhóm ca và 17,0% nhóm chứng. NMTC >10mm trước CP chiếm 50,8% nhóm ca và 49,1% nhóm chứng. Tỉ lệ thai ở bệnh nhân không bệnh lý TC, tai vòi là 54,31%. Không ghi nhận được liên quan giữa các đặc điểm về dịch tễ và lâm sàng với tỉ lệ thai sau CP (P>0,05). Tuy nhiên, số liệu cũng chỉ ra khuynh hướng liên quan của tuổi, thời gian hiếm muộn, tiền căn CP, tiền căn ngưng chu kỳ, hiệu số NMTC và liều estrogen trước CP với tỉ lệ thai.
Kết luận: nên thực hiện thêm nghiên cứu tương tự với cỡ mẫu lớn hơn để tìm ra mối liên quan thực sự giữa các yếu tố trên và tìm điểm cắt NMTC sao cho cơ hội mang thai đạt tối đa.
Từ khóa: niêm mạc tử cung, chuyển phôi, thụ tinh trong ống nghiệm.
ABSTRACT
UTERINE ULTRASONOGRAPHY ON WOMEN UNDERGOING EMBRYO TRANSFER WITH FROZEN EMBRYOS OR EMBRYOS DERIVED FROM DONOR OOCYTES
Objective: to investigate if there is a relation between uterine characteristics on ultrasound and the clinical pregnancy rate of women undergoing embryo transfer (ET) with frozen embryos or embryos derived from donor oocytes?
Methodology: a nested case-control study conducted from January 2nd, 2013 to June 30th, 2013. All women undergoing embryo transfer with frozen embryos or embryos derived from donor oocytes at Tu Du Hospital were recruited and followed until clinical pregnancy was certified, then devised into 2 groups: (1) Cases: Women with clinical pregancy, (2) Controls: Women without clinical pregnancy.
Result: investigated 116 cycles, 63 (54.31%) achieved clinical pregnancies, 53 (45.69%) did not. Triple-line-pattern endometrium made up 15.9% in cases and 17.0% in controls. Endometrial thickness >10mm (before ET) presented in 50.8% in cases and 49.1% in controls. The success rate of ET in women without uterine nor tubal diseases was 54.31%. No relation was found among clinical, epidemiology features and clinical pregnancy rate. However, data indicated the potential relation among clinical pregnancy rate and maternal age, infertility duration, history of ET, history of cycle cancel, subtraction of endometrial thicknesses, estrogen doses before ET.
Conclusion: a broader study should be conducted to find out the real relation among the above features and figure out the best cut off of endometrial thickness where the best pregnancy chance could occur.
Keywords: endometrium, embryo transfer, in vitro fertilization.
GIỚI THIỆU
Một số nghiên cứu cho rằng có sự liên hệ giữa độ dày NMTC với khả năng tiếp nhận phôi của TC, các chu kỳ có thai có niêm mạc dày hơn các chu kỳ không có thai (Kovacs, 2003). Một số báo cáo cho thấy không có trường hợp nào có thai khi NMTC dưới mức 6-9mm (Rashidi, 2005). Tỉ lệ thai cũng thấp khi NMTC dày hơn 14mm, thậm chí còn làm tăng tỉ lệ sẩy thai. Theo Rashidi (2005) thì ngưỡng này là 12mm. Tuy nhiên, có không ít các nghiên cứu khác lại bác bỏ sự khác biệt về tỉ lệ thai giữa hai nhóm có NMTC dưới và trên 14mm (Dietterich, 2002), (Yoeli, 2004). Tác giả Vương Thị Ngọc Lan thực hiện trên các chu kỳ CP tươi của các bệnh nhân TTTON tại Bệnh viện Từ Dũ năm 2002, có sự khác biệt về tỉ lệ thai lâm sàng giữa hai nhóm NMTC trên 10mm và dưới 10mm vào thời điểm có chỉ định tiêm hCG.
Về hình thái NMTC trước CP, Renato (2000) đánh giá các số đo TC qua SA trong các chu kỳ CP tươi. Việc phân tích các hình ảnh NMTC được khách quan hóa bằng một chuẩn đo lường có máy tính hỗ trợ. Kết quả là tỉ lệ thai lâm sàng, thai đang tiến triển và tỉ lệ làm tổ thấp hơn nếu độ phản âm của NMTC nhiều hơn. Tuy nhiên, nghiên cứu lại không đưa ra được mối liên quan giữa độ dày NMTC vào ngày tiêm hCG và kết quả của CP. Mehmet (2008) nghiên cứu trên các bệnh nhân được kích thích buồng trứng và bơm tinh trùng hoặc TTTON cho thấy hình thái NMTC chứ không phải độ dày NMTC có tương quan với kết quả có thai.
Để giúp cho thực hành lâm sàng có thêm một thông tin nhằm tiên lượng khả năng tiếp nhận làm tổ của NMTC, chúng tôi tiến hành nghiên cứu khảo sát liên quan giữa các đặc điểm của TC với tỉ lệ thai sau CP từ tháng 01/2013 đến tháng 06/2013 tại Bệnh viện Từ Dũ với câu hỏi nghiên cứu là “Có hay không sự liên quan giữa các đặc điểm của TC trên SA với khả năng thụ thai trong các chu kỳ CP trữ lạnh hoặc CP tươi trong các chu kỳ xin trứng?”
Mục tiêu nghiên cứu
(1) Xác định mối liên quan giữa các đặc điểm TC trên SA với tỉ lệ có thai lâm sàng trong TTTON CP trữ và CP tươi xin trứng tại Bệnh viện Từ Dũ.
(2) Xác định tỉ lệ thành công của TTTON CP trữ và CP tươi xin trứng.
(3) Mô tả các yếu tố dịch tễ và lâm sàng liên quan đến tỉ lệ có thai lâm sàng trong TTTON.
Đối tượng và phương pháp nghiên cứu
Thiết kế nghiên cứu
Nghiên cứu ca chứng lồng (nested case-control), theo tỉ lệ ca:chứng # 1:1.
Đối tượng nghiên cứu
Dân số mục tiêu: bệnh nhân hiếm muộn thực hiện TTTON CP trữ lạnh hoặc CP tươi trong các chu kỳ xin trứng.
Dân số chọn mẫu: tất cả bệnh nhân hiếm muộn TTTON CP trữ lạnh hoặc CP xin trứng tại Khoa Hiếm muộn, Bệnh viện Từ Dũ từ ngày 02/01/2013 đến ngày 30/06/2013 được theo dõi và chia ra thành 2 nhóm:
- Nhóm ca: bệnh nhân có thai lâm sàng trong các chu kỳ này.
- Nhóm chứng: bệnh nhân không có thai lâm sàng trong các chu kỳ này.
Tiêu chuẩn loại trừ
- Có bệnh lý tại TC (TC dị dạng, u xơ cơ TC, lạc NMTC trong cơ TC, polyp lòng TC)
- Ứ dịch tai vòi.
- Có sẹo mổ cũ trên TC hoặc có bằng chứng của dính vùng bụng.
- Không có thai sau hơn 2 lần CP.
- Tiền căn ngưng chu kỳ, không CP từ 2 lần trở lên.
Cỡ mẫu
Công thức tính cỡ mẫu trong nghiên cứu ca chứng tỉ lệ (1:1):
Đối tượng và phương pháp nghiên cứu: nghiên cứu ca chứng lồng. Bệnh nhân hiếm muộn thực hiện CP trữ lạnh hoặc CP tươi xin trứng tại Khoa Hiếm muộn, Bệnh viện Từ Dũ từ ngày 02/01/2013 đến ngày 30/ 06/2013 được theo dõi đến khi xác định có thai lâm sàng hay không và chia thành 2 nhóm: (1) nhóm ca: có thai lâm sàng, (2) nhóm chứng: không có thai lâm sàng trong các chu kỳ này.
Kết quả: khảo sát 116 chu kỳ, có 63 chu kỳ (54,31%) có thai lâm sàng, 53 (45,69%) không có thai lâm sàng. Niêm mạc TC (NMTC) hình hạt cà phê chỉ chiếm 15,9% nhóm ca và 17,0% nhóm chứng. NMTC >10mm trước CP chiếm 50,8% nhóm ca và 49,1% nhóm chứng. Tỉ lệ thai ở bệnh nhân không bệnh lý TC, tai vòi là 54,31%. Không ghi nhận được liên quan giữa các đặc điểm về dịch tễ và lâm sàng với tỉ lệ thai sau CP (P>0,05). Tuy nhiên, số liệu cũng chỉ ra khuynh hướng liên quan của tuổi, thời gian hiếm muộn, tiền căn CP, tiền căn ngưng chu kỳ, hiệu số NMTC và liều estrogen trước CP với tỉ lệ thai.
Kết luận: nên thực hiện thêm nghiên cứu tương tự với cỡ mẫu lớn hơn để tìm ra mối liên quan thực sự giữa các yếu tố trên và tìm điểm cắt NMTC sao cho cơ hội mang thai đạt tối đa.
Từ khóa: niêm mạc tử cung, chuyển phôi, thụ tinh trong ống nghiệm.
ABSTRACT
UTERINE ULTRASONOGRAPHY ON WOMEN UNDERGOING EMBRYO TRANSFER WITH FROZEN EMBRYOS OR EMBRYOS DERIVED FROM DONOR OOCYTES
Objective: to investigate if there is a relation between uterine characteristics on ultrasound and the clinical pregnancy rate of women undergoing embryo transfer (ET) with frozen embryos or embryos derived from donor oocytes?
Methodology: a nested case-control study conducted from January 2nd, 2013 to June 30th, 2013. All women undergoing embryo transfer with frozen embryos or embryos derived from donor oocytes at Tu Du Hospital were recruited and followed until clinical pregnancy was certified, then devised into 2 groups: (1) Cases: Women with clinical pregancy, (2) Controls: Women without clinical pregnancy.
Result: investigated 116 cycles, 63 (54.31%) achieved clinical pregnancies, 53 (45.69%) did not. Triple-line-pattern endometrium made up 15.9% in cases and 17.0% in controls. Endometrial thickness >10mm (before ET) presented in 50.8% in cases and 49.1% in controls. The success rate of ET in women without uterine nor tubal diseases was 54.31%. No relation was found among clinical, epidemiology features and clinical pregnancy rate. However, data indicated the potential relation among clinical pregnancy rate and maternal age, infertility duration, history of ET, history of cycle cancel, subtraction of endometrial thicknesses, estrogen doses before ET.
Conclusion: a broader study should be conducted to find out the real relation among the above features and figure out the best cut off of endometrial thickness where the best pregnancy chance could occur.
Keywords: endometrium, embryo transfer, in vitro fertilization.
GIỚI THIỆU
Một số nghiên cứu cho rằng có sự liên hệ giữa độ dày NMTC với khả năng tiếp nhận phôi của TC, các chu kỳ có thai có niêm mạc dày hơn các chu kỳ không có thai (Kovacs, 2003). Một số báo cáo cho thấy không có trường hợp nào có thai khi NMTC dưới mức 6-9mm (Rashidi, 2005). Tỉ lệ thai cũng thấp khi NMTC dày hơn 14mm, thậm chí còn làm tăng tỉ lệ sẩy thai. Theo Rashidi (2005) thì ngưỡng này là 12mm. Tuy nhiên, có không ít các nghiên cứu khác lại bác bỏ sự khác biệt về tỉ lệ thai giữa hai nhóm có NMTC dưới và trên 14mm (Dietterich, 2002), (Yoeli, 2004). Tác giả Vương Thị Ngọc Lan thực hiện trên các chu kỳ CP tươi của các bệnh nhân TTTON tại Bệnh viện Từ Dũ năm 2002, có sự khác biệt về tỉ lệ thai lâm sàng giữa hai nhóm NMTC trên 10mm và dưới 10mm vào thời điểm có chỉ định tiêm hCG.
Về hình thái NMTC trước CP, Renato (2000) đánh giá các số đo TC qua SA trong các chu kỳ CP tươi. Việc phân tích các hình ảnh NMTC được khách quan hóa bằng một chuẩn đo lường có máy tính hỗ trợ. Kết quả là tỉ lệ thai lâm sàng, thai đang tiến triển và tỉ lệ làm tổ thấp hơn nếu độ phản âm của NMTC nhiều hơn. Tuy nhiên, nghiên cứu lại không đưa ra được mối liên quan giữa độ dày NMTC vào ngày tiêm hCG và kết quả của CP. Mehmet (2008) nghiên cứu trên các bệnh nhân được kích thích buồng trứng và bơm tinh trùng hoặc TTTON cho thấy hình thái NMTC chứ không phải độ dày NMTC có tương quan với kết quả có thai.
Để giúp cho thực hành lâm sàng có thêm một thông tin nhằm tiên lượng khả năng tiếp nhận làm tổ của NMTC, chúng tôi tiến hành nghiên cứu khảo sát liên quan giữa các đặc điểm của TC với tỉ lệ thai sau CP từ tháng 01/2013 đến tháng 06/2013 tại Bệnh viện Từ Dũ với câu hỏi nghiên cứu là “Có hay không sự liên quan giữa các đặc điểm của TC trên SA với khả năng thụ thai trong các chu kỳ CP trữ lạnh hoặc CP tươi trong các chu kỳ xin trứng?”
Mục tiêu nghiên cứu
(1) Xác định mối liên quan giữa các đặc điểm TC trên SA với tỉ lệ có thai lâm sàng trong TTTON CP trữ và CP tươi xin trứng tại Bệnh viện Từ Dũ.
(2) Xác định tỉ lệ thành công của TTTON CP trữ và CP tươi xin trứng.
(3) Mô tả các yếu tố dịch tễ và lâm sàng liên quan đến tỉ lệ có thai lâm sàng trong TTTON.
Đối tượng và phương pháp nghiên cứu
Thiết kế nghiên cứu
Nghiên cứu ca chứng lồng (nested case-control), theo tỉ lệ ca:chứng # 1:1.
Đối tượng nghiên cứu
Dân số mục tiêu: bệnh nhân hiếm muộn thực hiện TTTON CP trữ lạnh hoặc CP tươi trong các chu kỳ xin trứng.
Dân số chọn mẫu: tất cả bệnh nhân hiếm muộn TTTON CP trữ lạnh hoặc CP xin trứng tại Khoa Hiếm muộn, Bệnh viện Từ Dũ từ ngày 02/01/2013 đến ngày 30/06/2013 được theo dõi và chia ra thành 2 nhóm:
- Nhóm ca: bệnh nhân có thai lâm sàng trong các chu kỳ này.
- Nhóm chứng: bệnh nhân không có thai lâm sàng trong các chu kỳ này.
Tiêu chuẩn loại trừ
- Có bệnh lý tại TC (TC dị dạng, u xơ cơ TC, lạc NMTC trong cơ TC, polyp lòng TC)
- Ứ dịch tai vòi.
- Có sẹo mổ cũ trên TC hoặc có bằng chứng của dính vùng bụng.
- Không có thai sau hơn 2 lần CP.
- Tiền căn ngưng chu kỳ, không CP từ 2 lần trở lên.
Cỡ mẫu
Công thức tính cỡ mẫu trong nghiên cứu ca chứng tỉ lệ (1:1):
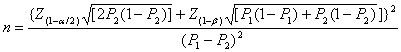
Chọn a=0,05; 1 - b = 0,8
Nhóm chứng là nhóm không có thai.
Chúng tôi hồi cứu hồ sơ 20 bệnh nhân thực hiện CP có kết quả không có thai lâm sàng vào tháng 01/2013 thuộc đặc điểm của nghiên cứu, P2 trong nghiên cứu của chúng tôi là:
- Xác suất NMTC2 >10mm trong nhóm không có thai: 6/20 (30%).
- Xác suất hình thái NMTC hình hạt cà phê trong nhóm không có thai: 6/20 (30%).
- Xác suất đường kính trước sau (ĐKTS) 2 TC trong giới hạn 30-40mm trong nhóm không có thai: 8/20 (40%).
Từ đó, chúng tôi tính được cỡ mẫu cho từng biến số nghiên cứu như sau:
Bảng 1. Bảng tính cỡ mẫu
Nhóm chứng là nhóm không có thai.
Chúng tôi hồi cứu hồ sơ 20 bệnh nhân thực hiện CP có kết quả không có thai lâm sàng vào tháng 01/2013 thuộc đặc điểm của nghiên cứu, P2 trong nghiên cứu của chúng tôi là:
- Xác suất NMTC2 >10mm trong nhóm không có thai: 6/20 (30%).
- Xác suất hình thái NMTC hình hạt cà phê trong nhóm không có thai: 6/20 (30%).
- Xác suất đường kính trước sau (ĐKTS) 2 TC trong giới hạn 30-40mm trong nhóm không có thai: 8/20 (40%).
Từ đó, chúng tôi tính được cỡ mẫu cho từng biến số nghiên cứu như sau:
Bảng 1. Bảng tính cỡ mẫu
| Biến số nghiên cứu | P2 (%) | Cỡ mẫu với OR=2 | Cỡ mẫu với OR=3 |
| NMTC2 >10mm | 30 | 306 | 106 |
| NMTC hạt cà phê | 30 | 306 | 106 |
| ĐKTS2 30-40 mm | 40 | 288 | 98 |
Theo bảng trên, chúng tôi tính được cỡ mẫu tối thiểu lớn nhất là 106 trường hợp, với nhóm ca 53 trường hợp và nhóm chứng 53 trường hợp.
Do đây là cỡ mẫu khá lớn đối với dân số hiếm muộn đang điều trị CP trữ lạnh hoặc phôi tươi xin trứng, chúng tôi thực hiện lấy mẫu toàn bộ các trường hợp thỏa tiêu chuẩn nhận mẫu và không thuộc tiêu chuẩn loại trừ như trên.
Biến số phụ thuộc
Thai lâm sàng (là biến số nhị giá với hai giá trị là 0.không thai và 1.có thai)
Hai tuần sau khi CP, bệnh nhân được xét nghiệm β-hCG để xác định thai.
Nếu kết quả dương tính ≥100 mIU/ml, bệnh nhân được dùng toa thuốc nội tiết dưỡng thai trong 3 tuần. Sau 3 tuần, bệnh nhân được SA đầu dò âm đạo tại Khoa Hiếm muộn để kiểm tra tim, phôi thai. Nếu có phôi và tim thai, xem như bệnh nhân thuộc nhóm ca (nhóm có thai). Nếu không có phôi và tim thai thì bệnh nhân thuộc nhóm chứng (nhóm không có thai).
Nếu kết quả dương tính <100 mIU/ml, cần loại trừ thai ngoài TC hoặc thai sinh hóa bằng lâm sàng và xét nghiệm β-hCG kiểm tra 2 ngày sau để đánh giá sự gia tăng β-hCG. Nếu diễn tiến thành thai ngoài TC hoặc thai sinh hóa thì bệnh nhân thuộc nhóm chứng (nhóm không có thai).
Nếu kết quả âm tính, bệnh nhân thuộc nhóm chứng (nhóm không có thai).
Kỹ thuật chọn mẫu
- Bước 1: chọn đoàn hệ bệnh nhân CP trữ lạnh và CP tươi với chu kỳ xin trứng thỏa tiêu chuẩn chọn mẫu. Bệnh nhân hội đủ tiêu chuẩn chọn mẫu được giải thích mục tiêu nghiên cứu. Nếu đồng ý tham gia nghiên cứu, bệnh nhân được phỏng vấn dựa trên bảng câu hỏi.
- Bước 2: thu thập các thông tin cơ bản, bệnh sử, khám, kết quả SA đầu chu kỳ điều trị. Đây là lần nhập liệu thứ 1.
- Bước 3: theo dõi NMTC qua SA. Trung bình một bệnh nhân được theo dõi chuẩn bị NMTC trong 3 tuần với khoảng 4 lần SA ngả âm đạo:
· Tác giả là người duy nhất trực tiếp thực hiện SA theo dõi sự tiến triển của NMTC cho đối tượng nghiên cứu. Trong quá trình này, tác giả tiến hành SA cho các đối tượng nghiên cứu xen lẫn với các đối tượng không thuộc dân số nghiên cứu.
· Việc điều chỉnh liều do các bác sĩ khác thực hiện. Tác giả không tham gia.
· 2 nữ hộ sinh tham gia trong nghiên cứu không biết mục tiêu nghiên cứu có nhiệm vụ sắp xếp thứ tự SA cho các đối tượng nghiên cứu xen kẽ với các bệnh nhân nằm ngoài nghiên cứu, ghi nhận kết quả SA theo dõi tiến triển của NMTC và trình kết quả SA cho các bác sĩ khác chỉ định thuốc. Đây là bước nhập liệu lần 2.
· Sau đó, chúng tôi theo dõi bệnh nhân vào ngày CP, ghi nhận các đặc điểm của thủ thuật và chất lượng phôi. Đây là bước nhập liệu lần 3.
- Bước 4: theo dõi kết quả β-hCG và SA ngả âm đạo tìm phôi tim thai (nếu xét nghiệm β-hCG dương tính). Chúng tôi xem kết quả β-hCG máu của bệnh nhân 2 tuần sau CP. Nếu dương tính, bệnh nhân tiếp tục được theo dõi thêm 3 tuần, đến ngày SA kiểm tra phôi tim thai. Nếu phôi tim thai chưa rõ thì bệnh nhân tiếp tục được theo dõi 1-2 tuần sau đó, cho đến khi có kết luận có hay không có thai lâm sàng. Thông thường, một bệnh nhân sau CP mất khoảng 5 tuần để xác định có thai lâm sàng hay không. Ghi nhận kết quả này là bước lấy số liệu lần 4 cũng là bước nhập liệu cuối cùng.
- Bước 5: chia đoàn hệ trên thành nhóm ca (có thai) và nhóm chứng (không thai).
- Bước 6: kết thúc lấy mẫu khi đạt cỡ mẫu tối thiểu cho cả 2 nhóm hoặc khi kết thúc thời gian nghiên cứu.
Phương pháp xử lý số liệu
Các số liệu thô ban đầu được lọc cho phù hợp với việc phân tích, sau đó nhập và xử lý số liệu theo phần mềm SPSS 16.0.
Số liệu được mô tả dưới dạng tỉ lệ và trung bình cho từng biến số nghiên cứu.
Mô tả các đặc điểm của hai nhóm ca (có thai lâm sàng sau CP) và nhóm chứng (không có thai lâm sàng sau CP). Thực hiện phân tích các đặc điểm dịch tễ, lâm sàng, SA và các yếu tố thuộc phòng nuôi cấy phôi bằng hồi qui đơn biến và hồi qui đa biến.
KẾT QUẢ VÀ BÀN LUẬN
Đặc điểm đối tượng điều tra
Trong thời gian chúng tôi tiến hành nghiên cứu tại Khoa Hiếm muộn, Bệnh viện Từ Dũ, có 694 chu kỳ TTTON được thực hiện với 243 trường hợp có thai lâm sàng, chiếm tỉ lệ 35,01%. Có 324 bệnh nhân hiếm muộn được chỉ định CP trữ lạnh hoặc CP tươi trong chu kỳ xin trứng, 124 trường hợp có thai lâm sàng, chiếm tỉ lệ 38,27%. Trong đó, chỉ có 116 bệnh nhân thỏa tiêu chuẩn chọn mẫu, 53 trường hợp thuộc nhóm chứng (không có thai) và 63 trường hợp thuộc nhóm ca (có thai), tỉ lệ thành công chiếm 54,31%. Tất cả các bệnh nhân này đều được mời tham gia nghiên cứu và không có trường hợp nào từ chối tham gia nghiên cứu.
Bảng 2. Đặc điểm SA của đối tượng nghiên cứu (n=116)
| Đặc điểm | Tần số (n) | Tỉ lệ (%) |
|---|---|---|
|
Tư thế TC: § Trung gian § Ngả trước § Ngả sau |
7 59 50 |
6,03 50,86 43,11 |
|
Hình thái NMTC: § Không hình hạt cà phê § Hình hạt cà phê |
97 19 |
83,61 16,39 |
|
NMTC trước CP: § ≤10mm § >10mm |
58 58 |
50,0 50,0 |
|
ĐKTS trước CP: § <30mm § 30-40mm § >40mm |
4 65 47 |
3,45 56,03 40,52 |
|
NMTC2-NMTC1: § <2,5mm § 2,5-5mm § >5mm |
29 64 23 |
25,00 55,17 19,83 |
|
NMTC1/ĐKTS1: § ≤0,26 § >0,26 |
112 4 |
96,55 3,45 |
|
NMTC2/ĐKTS2: § ≤0,26 § >0,26 |
50 66 |
43,10 56,90 |
| Tổng | 116 | 100 |
NMTC1: NMTC đầu chu kỳ; NMTC2: NMTC trước CP
ĐKTS1: ĐKTS đầu chu kỳ; ĐKTS2: ĐKTS trước CP
Không có khác biệt nào có ý nghĩa giữa hai nhóm ca và chứng về số đo tuyệt đối của NMTC. Điểm này khác biệt với nghiên cứu của tác giả Vương Thị Ngọc Lan (Vương Thị Ngọc Lan, 2002) nhưng tương tự nghiên cứu trên 2 nhóm đối tượng có NMTC 7-14mm và NMTC trên 14mm của Yoeli (2004) không thấy có sự gia tăng tỉ lệ làm tổ.
Thông qua biến số hiệu số NMTC2 - NMTC1, chúng tôi thấy có sự khác biệt giữa hai nhóm ca và chứng với giá trị P=0,06 và OR=2,36 ở mức NMTC tăng 2,5-5mm so với NMTC tăng dưới 2,5 mm. Khi đưa yếu tố này vào phân tích đa biến thì không còn thấy rõ sự khác biệt với P=0,11.
Vào đầu chu kỳ, không có sự khác biệt giữa các nhóm tỉ lệ NMTC/ĐKTS ≤0,26 và >0,26. Mặc dù không có sự khác biệt về các tỉ lệ này giữa hai nhóm ca và chứng, chúng tôi nhận thấy NMTC có vẻ tăng trưởng nhanh hơn ĐKTS vào giai đoạn trước khi CP.
Tỉ lệ thành công là 54,31%, cao hơn tỉ lệ thai lâm sàng chung vào cùng thời điểm của Khoa Hiếm muộn, Bệnh viện Từ Dũ (35,01%) và tỉ lệ thai lâm sàng riêng của CP trữ lạnh (38,27%).
Đa số các cặp vợ chồng có vợ trẻ hơn 35 tuổi trong cả hai nhóm ca và nhóm chứng. Do vậy, nguyên nhân hiếm muộn do tuổi vợ lớn không phải là nguyên nhân chiếm đa số trong dân số nghiên cứu, tương tự Zhao (2012) là 31,18 ± 4,62 tuổi.
Khoảng 69,8% bệnh nhân thuộc nhóm ca chưa từng có con, thấp hơn so với 77,4% bệnh nhân thuộc nhóm chứng. Điều này có vẻ hợp lý vì thông thường, khi đã có sự làm tổ trong quá khứ thì tương lai có cơ hội làm tổ thành công cao hơn nhóm chưa từng thụ thai.
Liều estrogen sử dụng vào đầu chu kỳ tương tự ở cả hai nhóm.
XÁC ĐỊNH MỐI LIÊN QUAN GIỮA CÁC YẾU TỐ VỚI TỈ LỆ THAI
Bảng 3. Liên quan giữa các đặc điểm SA với tỉ lệ thai sau CP
| Đặc điểm |
Nhóm ca (có thai) n=63(%) |
Nhóm chứng (không thai) n=53(%) |
OR | P* |
|---|---|---|---|---|
|
Tư thế TC: § Trung gian § Ngả trước § Ngả sau |
5 (7,9) 34 (54,0) 24 (38,1) |
2 (3,8) 25 (47,1) 26 (49,1) |
1 0,54 0,37 |
0,49 0,26 |
|
Hình thái NMTC: § Không § Hình hạt cà phê |
53 (77,8) 10 (15,9) |
44 (75,5) 9 (17,0) |
1 0,92 |
0,87 |
|
NMTC trước CP: § ≤10mm § >10mm |
31 (49,2) 32 (50,8) |
27 (50,9) 26 (49,1) |
1 1,07 |
0,85 |
|
ĐKTS trước CP: § <30mm § 30-40mm § >40mm |
2 (3,2) 37 (58,7) 24 (38,1) |
2 (3,8) 28 (52,8) 23 (43,4) |
1 1,32 1,04 |
0,79 0,97 |
|
NMTC2-NMTC1: § <2,5mm § 2,5-5mm § >5mm |
12 (19,0) 40 (63,5) 11 (17,5) |
17 (32,1) 24 (45,3) 12 (22,6) |
1 2,36 1,29 |
0,06 0,64 |
|
NMTC1/ĐKTS1: § ≤0,26 § >0,26 |
60 (95,2) 3 (4,8) |
52 (98,1) 1 (1,9) |
1 2,60 |
0,41 |
|
NMTC2/ĐKTS2: § ≤0,26 § >0,26 |
27 (42,9) 36 (57,1) |
23 (43,4) 30 (56,6) |
1 1,02 |
0,95 |
Mặc dù số bệnh nhân có thai trong nhóm dưới 35 tuổi cao hơn so với số bệnh nhân không có thai, không có sự khác biệt về tỉ lệ thai giữa các nhóm tuổi, khác với phân tích gộp 13 nghiên cứu đánh giá liên quan quan giữa tuổi vợ với tỉ lệ thai của LL Van Loendersloot (2010). Về thời gian hiếm muộn, không có sự khác biệt giữa nhóm ca và nhóm chứng, không giống kết luận của LL van Loendersloot (2010). Đa số bệnh nhân của dân số nghiên cứu thuộc hiếm muộn nguyên phát, kết quả này tương tự với 2 nghiên cứu được đưa vào phân tích gộp của LL van Loendersloot (2010).
Về nguyên nhân hiếm muộn, không có sự khác biệt về tỉ lệ thai giữa các nhóm nguyên nhân. Trong khi đó, Ottosen (2007) tìm ra rằng nguyên nhân do chồng, do vòi trứng hoặc do lạc nội mạc TC có cơ hội có thai thấp hơn so với nhóm chưa rõ nguyên nhân.
Về số lượng phôi chuyển, Strandell (2000) cũng sử dụng số đo số lượng phôi tốt được chuyển như trong nghiên cứu của chúng tôi nhưng kết quả khác biệt. Nghiên cứu của chúng tôi không ghi nhận được sự khác biệt về tỉ lệ thai trong các nhóm không có phôi tốt, có 1 phôi tốt và có hơn 1 phôi tốt. Ngược lại, Strandell thấy được cơ hội có thai càng cao ở các nhóm có càng nhiều phôi tốt để chuyển.
Tóm lại, nghiên cứu của chúng tôi thực hiện trên 116 trường hợp với 63 trường hợp có thai (thuộc nhóm ca) và 53 trường hợp không thai (thuộc nhóm chứng) không tìm thấy mối liên quan giữa các đặc điểm của TC trên SA, cũng như các đặc điểm dịch tễ và lâm sàng với tỉ lệ thai sau CP.
Kết luận và kiến nghị
Không ghi nhận được mối liên quan giữa các đặc điểm về SA, dịch tễ và lâm sàng với tỉ lệ thai sau CP (P>0,05).
Tuy nhiên, số liệu cũng chỉ ra khuynh hướng liên quan của một số yếu tố như: tuổi, thời gian hiếm muộn, tiền căn CP, tiền căn ngưng chu kỳ, hiệu số NMTC2-NMTC1 và liều estrogen trước CP với tỉ lệ thai. Đây là tiền đề cho việc tiếp tục thu thập thêm số liệu cho nghiên cứu nhằm tìm ra mối liên quan giữa các đặc điểm của TC với tỉ lệ thai sau CP ở cỡ mẫu đủ lớn.
Trong tương lai có thể thực hiện các nghiên cứu sâu hơn dựa trên nghiên cứu này nhằm tìm điểm cắt NMTC mà tại đó cơ hội mang thai của các bệnh nhân được CP có sự khác biệt.
Tài liệu tham khảo
1. Dietterich C, Check JH, Choe JK, Nazari A, Lurie D (2002). Increased endometrial thickness on the day of human chorionic gonadotropin injection does not adversely affect pregnancy or implantation rates following in vitro fertilization-embryo transfer. Fertil Steril; 77:781-786.
2. Fanchin Renato, Righini Claudia, Ayoubi Jean-Marc, Olivennes Francois, de Ziegler Dominique, Frydman Rene (2000). New look at endometrial echogenicity: objective computer-assisted measurements predict endometrial receptivity in in vitro fertilization-embryo transfer. Fertil Steril; 74:274-281.
3. Kovacs P, Matyas S, Boda K, Kaali SG (2003). The effect of endometrial thickness on IVF/ICSI outcome. Hum Reprod; 18:2337-2341.
4. Mehmet E, Ahmet E, Fatma K, Ercan Y (2008). Endometrial thickness and texture as determinants of success in COH and IUI cycles with recombinant gonadotropins. Fertil Steril; 90 (Suppl 1): S158-S159.
5. Ottosen et al. (2007). Pregnancy prediction models and eSET criteria for IVF patients–do we need more information? J Assist Reprod Genet; 24:29-31.
6. Rashidi BH, Sadeghi M, Jafarabadi M, Tehrani Nejad ES (2005). Relationships between pregnancy rates following in vitro fertilization or intracytoplasmic sperm injection and endometrial thickness and pattern. Eur J Obstet Gynecol Reprod Biol; 120:179-184.
7. Strandell, Bergh C, Lundin K (2000). Selection of patients suitable for one-embryo transfer may reduce the rate of multiple births by half without impairment of overall birth rates. Hum Reprod; 15(12):2520-2525.
8. Van Loendersloot LL et al. (2010). Predictive factors in in vitro fertilization (IVF): a systematic review and meta-analysis. Hum Reprod Update;16(6):577-589.
9. Vương Thị Ngọc Lan (2002). Tương quan giữa độ dày nội mạc tử cung qua siêu âm với tỉ lệ thai lâm sàng bằng thụ tinh trong ống nghiệm. Luận văn tốt nghiệp nội trú; 83.
10. Yoeli R, Ashkenazi J, Orvieto R, Shelef M, Kaplan B, Bar-Hava I. Significance of increased endometrial thickness in assisted reproduction technology treatments. J Assist Reprod Genet 2004;21:285-289.
11. Zhao et al. (2012). The effect of endometrial thickness and pattern measured by ultrasonagraphy on pregnancy outcomes during IVF-ET cycles. Reprod Biol Endocrinol; 10:100.
Từ khóa: tử cung, thụ tinh trong ống nghiệm
Các tin khác cùng chuyên mục:
THƯ VIÊN
LỊCH HỘI NGHỊ MỚI
Năm 2020
Khách sạn Equatorial, chủ nhật ngày 23 . 11 . 2025
Năm 2020
Ngày 9 - 10 . 8 . 2025, Vinpearl Landmark 81 (Số 720A Điện BIên Phủ, ...
Năm 2020
Vinpearl Landmark 81, chiều thứ bảy 9 . 8 . 2025 (13:00 - 16:30)
GIỚI THIỆU SÁCH MỚI
Mời quý đồng nghiệp đón đọc bản Online của Y học sinh sản ...
Sách “Bài giảng Thực hành Sản khoa” do các giảng viên Bộ ...
Sách ra mắt ngày 11 . 7 . 2025 và gửi đến quý hội viên trước ...
FACEBOOK








