 BS Đỗ Thị Hải
BS Đỗ Thị Hải
BV Phụ sản Hải Phòng
Summary
Among 159 IVF cycles at Haiphong Gynaecology and Obstetrics Hospital from July 2005 to July 2008, oocyte retrieval rate took up 94.4%, embryo transfer rate reached 86.2%. Clinical pregnancy rate accounted for 35.0% and live birth rate was recorded at 24.1%. 72.7% infants were born as singletons, while the 27.3% left were twins.
In consideration of several factors affecting clinical pregnancy rate such as the age of the woman, duration of infertility, quality of embryo transfer, three were observed to have great impact. Patients with endometrial thickness ranging from 7 to 14mm obtained a clinical pregnancy rate 4.6 times higher than those with endometrial above 14mm (p < 0.05). The rate was also 4.6 times higher among patients received 3 – 4 embryos transferred than among those with 1 – 2 embryos transferred (p < 0.05). Patients receiving more than 2 grade 3 embryos obtained the clinical pregnancy rate 5.2 times higher than those having no grade 3 embryo (p < 0.01). Embryo transfers including at least one grade III embryo increased the rate 4.9 times higher than transfers including none.
Tóm tắt
159 chu kỳ thụ tinh trong ống nghiệm tại BVPSHP từ tháng 7/2005 – 7/2008 cho kết quả: tỷ lệ hút noãn đạt 94.3%, tỷ lệ chuyển phôi 86.2%, tỷ lệ thai sinh hoá 46.0%, tỷ lệ thai lâm sàng 35.0%, tỷ lệ sinh sống 24.1%, tỷ lệ trẻ xuất viện khoẻ mạnh 100%.
Về một số yếu tố liên quan tới tỷ lệ thai lâm sàng đã được quan sát thấy như tuổi của vợ, thời gian vô sinh, chuyển phôi dễ hay khó…chúng tôi nhận thấy có 3 yếu tố ảnh hưởng rất có ý nghĩa tới kết quả thai lâm sàng, đó là nhóm có độ dày NMTC từ 7 – 14 mm tăng tỷ lệ TLS 4.6 lần so với nhóm NMTC dày trên 14mm (p < 0,05). Nhóm chuyển 3 – 4 phôi tăng tỷ lệ TLS 4.6 lần so với nhóm chuyển 1 – 2 phôi (p < 0,05). Nhóm chuyển ≥ 2 phôi độ III tăng 5.2 lần nhóm không có phôi độ III (p < 0,01). Chuyển 1 phôi độ III tăng TLS 4.9 lần so với nhóm không phôi độ III (p < 0,05).
I. Đặt vấn đề
Tỷ lệ các cặp vợ chồng vô sinh hiếm muộn ngày càng tăng trên toàn cầu. Nhiều trung tâm hỗ trợ sinh sản đã ra đời và các kỹ thuật hỗ trợ sinh sản cũng không ngừng hoàn thiện nhằm sớm mang lại hạnh phúc cho những cặp vợ chồng chưa may mắn ấy. Sau thế giới 20 năm, thụ tinh ống nghiệm đã thành công tại Việt Nam. Tuy nhiên đến thời điểm 2004 - 2005, các trung tâm hỗ trợ sinh sản mới chỉ tập trung ở 2 đô thị lớn là Hà Nội, thành phố Hồ Chí Minh nên chưa đáp ứng được nhu cầu chăm sóc sức khỏe sinh sản của nhân dân cả nước. Bệnh viện Phụ Sản Hải Phòng là bệnh viện chuyên khoa hạng I tuyến tỉnh đầu tiên triển khai TTTON. Và sau hơn 3 năm thực hiện, chúng tôi tiến hành nghiên cứu này nhằm đánh giá tỷ lệ thành công cũng như khả năng nhân rộng kỹ thuật TTTON tại các trung tâm tuyến tỉnh của Việt Nam.
II. Mục tiêu
1. Đánh giá kết quả TTTON tại BVPS Hải Phòng
2. Nhận định một số yếu tố liên quan tới kết quả thai lâm sàng
III. Đối tượng và phương pháp nghiên cứu
1. Thiết kế nghiên cứu: nghiên cứu mô tả, vừa hồi cứu vừa tiến cứu.
2. Cỡ mẫu: chọn mẫu không xác suất, 159 chu kỳ thực hiện kỹ thuật TTTON tại khoa HTSS đáp ứng tiêu chuẩn lựa chọn là đối tượng nghiên cứu, tính từ ca đầu tiên tháng 7/2005 đến ca cuối cùng tháng 7/2008 và theo dõi kết quả tiếp tục trong 9 tháng.
3. Các đối tượng nghiên cứu được thực hiện TTTON theo quy trình TTTON, thu thập và đánh giá kết quả theo mẫu thống nhất chung trong toàn quốc.
4. Các số liệu được phân tích trên phần mềm SPSS 13.0 và sử dụng test c2, yếu tố nguy cơ OR (Sự khác biệt có ý nghĩa thống kê khi P < 0,05).
IV. Kết quả và bàn luận
Bảng 1: Đặc điểm chung của đối tượng nghiên cứu
|
Tuổi (X ± SD) |
32.9 ± 4.1 |
|
|
Thời gian vô sinh (năm) |
5.0 |
|
|
Nguyên nhân (%) |
Tắc vòi |
74.5 |
|
Do chồng |
31.2 |
|
|
Phác đồ (%) |
Dài |
61.6 |
|
Ngắn |
35.2 |
|
|
IUI chuyển IVF |
3.2 |
|
|
Loại vô sinh |
Nguyên phát |
34.0 |
|
Thứ phát |
66.0 |
|
Các đặc điểm về đối tượng nghiên cứu cho thấy không có sự khác biệt lớn so với các nghiên cứu khác.
Bảng 2: Kết quả kỹ thuật
|
Niêm mạc (mm) (X ± SD) |
10.1 ± 1.8 |
|
Số noãn thu được (X ± SD) |
8.3 ± 5.0 |
|
Tỉ lệ thụ tinh (%) |
72.0 |
|
Số phôi thu được (X ± SD) |
8.5 ± 3.5 |
|
Số phôi chuyển trung bình |
4.2 ± 1.7 |
Số phôi chuyển tương đương với các trung tâm mặc dù số noãn trung bình hút được và tỉ lệ noãn thụ tinh thấp hơn so với một số nghiên cứu khác.
Bảng 3: Kết quả có thai
|
Đặc điểm |
Kết quả |
|
Thai sinh hóa |
46.0% |
|
Thai lâm sàng |
35.0% |
|
Sinh sống |
24.1% |
|
Phương pháp sinh |
Mổ lấy thai: 100% |
|
Đa thai |
Đơn thai: 72.7% |
|
Song thai: 27.3% |
|
|
Trọng lượng thai |
> 2500g : 78.6% |
|
2000 - 2500g : 14.3% |
|
|
< 2000g : 7.1% |
|
|
Tình trạng nhi |
Apgar > 7đ: 100% |
|
Tình trạng xuất viện |
Khỏe mạnh: 100% |
Kết quả có thai bước đầu của trung tâm khá khả quan. Tỷ lệ các cháu nhẹ cân có 21.4% và 100% được xuất viện khỏe mạnh…Tuy nhiên do số chu kì chưa nhiều nên cần được theo dõi và đánh giá tiếp.
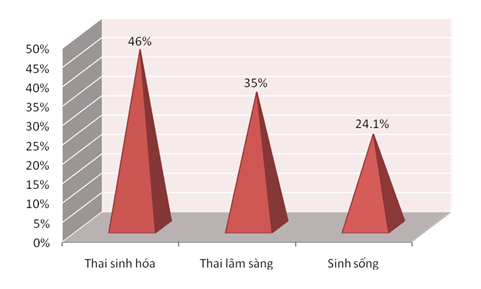
Biểu đồ kết quả có thai
Bảng 4: Một số yếu tố liên quan tới tỷ lệ thai lâm sàng
|
Đặc điểm của bệnh nhân |
Có thai |
OR (95%CI) |
P |
||
|
n |
% |
||||
|
Tuổi |
≤ 35 |
40 |
40.0 |
2.42 (1.1 – 6.4) |
< 0.05 |
|
> 35 |
8 |
21.6 |
|||
|
Thời gian vô sinh |
≥ 5 |
30 |
42.9 |
2.0 (1.1 – 4.4) |
< 0.05 |
|
< 5 |
18 |
37.5 |
|||
|
Niêm mạc tử cung |
7 – 14 |
47 |
36.7 |
4.6 (1.1 – 10.8) |
< 0.05 |
|
> 14 |
1 |
16.7 |
|||
|
Dạng NMTC |
3 lá |
24 |
46.2 |
2.2 (1.1 – 4.7) |
< 0.05 |
|
Khác |
24 |
28.2 |
|||
|
Số phôi chuyển |
≥ 5 phôi (a) |
27 |
41.5 |
ORa - c = 5.2 (1.3 – 14.4) |
< 0.01 |
|
3 – 4 phôi (b) |
18 |
38.3 |
ORb - c = 4.6 (1.1 – 12.3) |
< 0.05 |
|
|
≤ 2 phôi (c) |
3 |
12.0 |
|||
|
Chất lượng phôi chuyển |
≥ 2 phôi độ III (a) |
27 |
41.5 |
ORa - c = 5.2 (1.3 – 14.4) |
< 0.01 |
|
1 phôi độ III (b) |
18 |
38.3 |
ORa - b = 4.9 (1.1 – 12.2) |
< 0.05 |
|
|
Không phôi độ III (c) |
3 |
12.0 |
|||
|
Chuyển phôi |
Dễ |
41 |
39.8 |
2.6 (1.1 – 7.0) |
< 0.05 |
|
Khó |
7 |
20.6 |
|||
Ngoài 3 yếu tố về tuổi, thời gian vô sinh, kỹ thuật chuyển phôi…có sự liên quan rõ nét tới tỷ lệ thai lâm sàng, tương đương với nhiều nghiên cứu khác. Chúng tôi nhận thấy: độ dày niêm mạc tử cung từ 7 – 14mm, chuyển từ 3 - 4 phôi với ít nhất 1 phôi độ III là điều kiện lý tưởng cho chu kỳ TTTON, vừa tăng tỷ lệ thai lâm sàng (4.6 lần), vừa hạn chế nguy cơ đa thai.
V. Kết luận
Nghiên cứu cho thấy tỷ lệ thai lâm sàng của BVPSHP đạt 35%, tỷ lệ sinh sống là 24.1%, các cháu xuất viện khỏe mạnh 100%. Một số yếu tố liên quan rõ nét tới tỷ lệ thai lâm sàng như độ dày và hình ảnh niêm mạc tử cung, số phôi chuyển và đặc biệt là chất lượng phôi chuyển.
Qua kết quả nghiên bước đầu chúng tôi kiến nghị, nên giảm số phôi chuyển cho mỗi chu kỳ TTTON xuống chỉ còn 3 – 4 phôi với ít nhất 1 phôi tốt. Những chu kỳ có hình ảnh NMTC không 3 lá, hoặc độ dày dưới 7mm nên được tư vấn trữ phôi để chuyển vào những chu kỳ sau, khi đủ điều kiện. Và kỹ thuật TTTON có thể triển khai rộng rãi hơn tới một số trung tâm tuyến tỉnh, một số vùng trọng điểm để người dân được tận hưởng thành quả của kỹ thuật này.
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Hội Nội tiết Sinh sản và Vô sinh TP. Hồ Chí Minh (HOSREM) sẽ ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...
Cẩm nang Hội chứng buồng trứng đa nang được phát hành online ...








