BS. Nguyễn An Nghĩa
HOSREM
Impetigo là tên gọi của một bệnh lý nhiễm trùng bề mặt da, chủ yếu gặp ở trẻ em. Bệnh có thể phân loại thành impetigo nguyên phát (vi trùng xâm lấn trực tiếp vào da lành) hay impetigo thứ phát (nhiễm trùng tại vị trí đã có sang thương da sẵn có như trầy da, chấn thương nhỏ, vết côn trùng cắn hoặc có một bệnh lý nền tiềm ẩn như chàm). Thuật ngữ “viêm da mủ” và “impetigo bội nhiễm” thỉnh thoảng cũng được dùng để thay thế cho thuật ngữ “impetigo”.
Impetigo thường gặp nhất ở lứa tuổi từ 2-5 tuổi, mặc dù bệnh vẫn có thể gặp ở trẻ lớn tuổi hơn cũng như người lớn. Tình trạng nhiễm trùng thường xảy ra trong điều kiện ẩm, ấm và dễ dàng lây lan sang những người có tiếp xúc gần gũi; yếu tố nguy cơ của bệnh bao gồm điều kiện kinh tế thấp, đám đông, vệ sinh kém, và bệnh lý nền như ghẻ. Những bệnh nhân impetigo thường có tình trạng nhiễm liên cầu nhóm A (group A streptococcus – GAS) hay tụ cầu vàng tiềm ẩn (Staphylococcus aureus) trước đó.
I. Biểu hiện lâm sàng
Impetigo có thể phân thành các thể impetigo không bóng nước, impetigo có bóng nước và ecthyma. Viêm cầu thận cấp hậu nhiễm liên cầu và sốt thấp cấp theo sau đợt bệnh impetigo đã được ghi nhận.
I.1. Impetigo không bóng nước
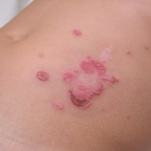
Impetigo không bóng nước là dạng thường gặp nhất của impetigo. Các sang thương bắt đầu bằng những nốt nhỏ, tiến triển dần thành mụn nước và bao quanh bởi hồng ban. Sau đó chúng trở thành mụn mủ lớn và vỡ ra, hình thành những vảy dày có màu vàng đặc trưng, dính khá chặt vào lớp mô bên dưới, tiến trình này thường xảy ra trong hơn 1 tuần. Sang thương thường xuất hiện ở mặt và các chi. Nhiều sang thương có thể cùng xuất hiện nhưng thường vẫn giữ tính chất khu trú. Có thể kèm thêm tình trạng viêm hạch vùng, tuy nhiên, các triệu chứng toàn thân thường không xảy ra.
Hình: sang thương mụn mủ với nền loét trong impetigo
I.2. Impetigo bóng nước
Impetigo bóng nước là dạng impetigo thường thấy ở trẻ nhỏ. Ở thể này, các mụn nước tăng dần kích thước, hình thành nên các bóng nước với dịch vàng trong, sau đó dịch sẽ trở nên đục và sậm màu hơn; các bóng nước đã vỡ sẽ để lại một vảy nâu mỏng. Tổng số sang thương thường ít hơn so với thể impetigo không bóng nước, chủ yếu gặp ở vùng thân mình.
S. aureus gây impetigo bóng nước có khả năng sản xuất ra độc tố A gây bong da, đây là một độc tố làm mất tính kết dính tế bào ở vùng bề mặt biểu bì do tác động trên các protein đích là desmoglein 1. Cơ chế này liên quan với sinh bệnh học của pemphigus, một bệnh lý có hiện diện kháng thể cũng tác động trực tiếp trên chính protein này.
I.3. Ecthyma
Ecthyma là dạng impetigo có loét. Sang thương lan rộng qua lớp biểu bì và lan sâu đến lớp chân bì, hình thành nên vết loét sâu bao phủ bởi một vảy màu vàng, vây xung quanh bởi những đường viền tím, gồ cao.
II. Biến chứng hậu nhiễm trùng
II.1. Viêm cầu thận cấp hậu nhiễm liên cầu
Phần lớn các ca viêm cầu thận cấp hậu nhiễm liên cầu được cho là kết quả sau một đợt mắc impetigo do liên cầu hơn là viêm họng do liên cầu.
Cho đến nay, chúng ta vẫn chưa có đủ bằng chứng để xác định rõ liệu việc điều trị kháng sinh trong impetigo có làm giảm được nguy cơ viêm cầu thận cấp hậu nhiễm liên cầu hay không.
II.2. Sốt thấp cấp
Đã có những thống kê cho thấy trong cộng đồng người Úc bản địa, cộng đồng có tần suất sốt thấp cấp cao hơn so với các cộng đồng khác, viêm họng do liên cầu có tỷ lệ thấp và ngược lại impetigo lại xuất hiện với tỷ lệ khá cao. Từ ghi nhận này, các nhà nghiên cứu cho rằng những bệnh lý nhiễm trùng da do liên cầu như impetigo có thể giúp bảo vệ cơ thể không bị viêm họng do cùng tác nhân nhưng lại là điều kiện cho một biến chứng xâm lấn khác như sốt thấp cấp.
III. Vi sinh học
Tác nhân gây bệnh chính trong impetigo là S. aureus. Liên cầu tán huyết beta (thường là nhóm A, nhưng thỉnh thoảng có thể gặp các nhóm huyết thanh khác như C và G) chịu trách nhiệm cho một số ít trường hợp, cả đơn độc lẫn kết hợp với S. aureus. Tần suất bệnh tương quan với S. aureus thay đổi theo thời gian. Tụ cầu chiếm ưu thế vào những năm 1940-1950, sau đó, liên cầu nhóm A trở nên phổ biến hơn. Đến thập niên 1990, S.aureus lại một lần nữa chiếm ưu thế. Tình trạng S. aureus cư trú ở mũi thường được ghi nhận trước các đợt impetigo do tụ cầu.
Đối với liên cầu, ban đầu là sự cư trú của vi khuẩn này trên da lành, sau đó vi khuẩn sẽ xâm nhiễm thông qua tổn thương da; liên cầu cũng có thể lây lan từ da đến đường hô hấp trên. Yếu tố quyết định độc lực của liên cầu nhóm A, protein M, được mã hóa bởi một trong năm kiểu chromosome của gen emm (biểu thị bằng các ký tự từ A đến E). Các dòng gây viêm họng thường là A-C, trong khi gần như hầu hết các dòng gây impetigo là kiểu D hoặc E.
IV. Chẩn đoán
Chẩn đoán impetigo dựa chủ yếu vào lâm sàng. Impetigo có thể phân biệt với bệnh lý viêm da tiếp xúc thông qua đặc điểm các sang thương impetigo thường gây đau trong khi viêm da tiếp xúc lại gây triệu chứng ngứa. Chẩn đoán nhầm lẫn có thể xảy ra với các bệnh lý da khác như bóng nước dạng pemphigus và hội chứng Steven Johnsons.
Cấy mủ hoặc dịch bóng nước có thể giúp ích cho chẩn đoán ở những bệnh nhân thất bại với điều trị theo kinh nghiệm, thế nhưng phết da lành không giúp ích gì cho chẩn đoán và do đó không nên thực hiện.
Các xét nghiệm huyết thanh tìm kháng thể kháng liên cầu không hữu dụng trong chẩn đoán impetigo; đáp ứng tạo kháng thể kháng streptolysin O (ASO) yếu, có khả năng do lớp mỡ da ức chế đáp ứng với streptolysin O. Đáp ứng tạo kháng thể kháng deoxyribonuclease B (anti-Dnase B) và kháng hyaluronidase (AHT) đáng tin cậy hơn đáp ứng ASO sau nhiễm trùng da do GAS. Tuy nhiên, các xét nghiệm huyết thanh vẫn có thể giúp ích trong bệnh cảnh impetigo theo sau bởi viêm cầu thận cấp hậu nhiễm liên cầu trùng.
V. Điều trị
Việc điều trị impetigo có ý nghĩa quan trọng trong việc giảm sự lây lan nhiễm trùng và giải quyết nhanh những khó chịu cho bệnh nhân cũng như các mặc cảm về thẩm mỹ. Điều trị impetigo chủ yếu dựa trên liệu pháp kháng sinh với hoạt tính chống lại liên cầu tán huyết beta và S. aureus. Các chọn lựa bao gồm cả thuốc thoa tại chỗ và thuốc dùng đường uống.
V.1. Điều trị tại chỗ
Nên chỉ định điều trị với thuốc thoa tại chỗ nếu số lượng sang thương giới hạn và không có bóng nước. Thuốc thoa tại chỗ sẽ có ít tác dụng phụ và ít gây nguy cơ kháng thuốc hơn khi so sánh với đường uống.
Thuốc thường được lựa chọn là mupirocin (thoa 3 lần/ngày). Trong một nghiên cứu trên 97 bệnh nhân impetigo nhẹ điều trị hoặc erythromycin uống hoặc mupirocin thoa tại chỗ, kết quả ghi nhận được cho thấy mupirocin có hiệu quả tương tự với erythromycin với tỷ lệ khỏi bệnh ở cả hai nhóm đều lớn hơn 90%. Lưu ý rằng nghiên cứu này được tiến hành ở thời điểm trước khi có sự kháng macrolid lan rộng. Sau đó, mupirocin đã cho thấy hiệu quả vượt trội so với erythromycin.
Các thuốc khác cũng có thể được chọn bao gồm fusidic acid, retapamulin và tetracycline. Hiệu quả của fusidic acid và mupirocin là tương đương nhau, dù fusidic acid không được chấp nhận tại Hoa Kỳ. Retapamulin dạng mỡ thoa được chấp thuận bởi FDA vào năm 2007 trong điều trị impetigo. Nó có hiệu quả tương tự fusidic acid trong một nghiên cứu trên 519 trường hợp impetigo (hiệu quả > 90%).
Một thuốc khác nữa có thể chọn là hydrogen peroxide dạng kem thoa; nó cũng có hiệu quả tương đương fusidic acid trong một nghiên cứu ngẫu nhiên trên 256 bệnh nhân impetigo (hiệu quả 70-80%).
V.II. Kháng sinh uống
Kháng sinh uống nên được chỉ định cho những trường hợp impetigo có bóng nước, hoặc khi không thể sử dụng thuốc thoa tại chỗ do sang thương lan rộng hoặc do vị trí đặc biệt của sang thương. Các thuốc thích hợp có thể dùng bao gồm dicloxacillin, cephalexin hay clindamycin (xem bảng). Trong trường hợp dị ứng với beta-lactam hay nghi ngờ tụ cầu kháng methicillin, có thể chuyển sang clindamycin hay linezolid.
Macrolides không còn là chọn lựa thích hợp trong điều trị impetigo do tỷ lệ S. pyogenes và S. aureus kháng thuốc tăng cao. Tương tự, trước đây, penicillin có hiệu quả khá tốt trong điều trị impetigo nhưng ở thời điểm hiện tại không còn hiệu quả cao do phần lớn các chủng S. aureus sản xuất beta-lactamase có khả năng bất hoạt penicillin và ampicillin. Fluoroquinolones KHÔNG NÊN dùng trong điều trị impetigo do tỷ lệ MRSA kháng nhóm kháng sinh này đang lan rộng, và việc tiếp tục sử dụng kháng sinh này sẽ khiến tỷ lệ kháng thuốc tăng cao hơn nữa. Trimethoprim-sulfamethoxazole có hoạt tính chống MRSA nhưng không chống lại được liên cầu.
Bảng: Điều trị kháng sinh theo kinh nghiệm (khi ít nghĩ đến MRSA)
| Người lớn | Trẻ em | |
| Kháng sinh uống | ||
| Dicloxacillin | 500mg mỗi 6 giờ | 25mg/kg/ngày chia 4 lần |
| Cephalexin | 500mg mỗi 6 giờ | 25mg/kg/ngày chia 4 lần |
| Clindamycin | 300mg mỗi 6 giờ | 15-25mg/kg/ngày chia 3 lần |
| Erythromycin | 250mg mỗi 6 giờ | 40mg/kg/ngày chia 4 lần |
VI. Theo dõi
Thời gian điều trị kháng sinh nên biến đổi phù hợp với cải thiện lâm sàng, thường kéo dài khoảng 7 ngày. Các sang thương đóng vảy có thể được rửa nhẹ nhàng với nước sạch. Rửa tay sạch sẽ là một bước quan trọng nhằm làm giảm nguy cơ lây lan giữa các trẻ, và việc sử dụng các biện pháp ngăn ngừa khác nhằm làm giảm sự lây lan tụ cầu cũng mang đến những lợi ích nhất định.
VII. Tổng kết và khuyến cáo
Impetigo là một bệnh lý nhiễm trùng trên bề mặt da biểu hiện bằng các sang thương ở mặt và chi, có thể tiến triển từ mụn đến mụn nước, mụn mủ, và đóng vảy. Các biểu hiện ít gặp hơn là impetigo bóng nước và ecthyma. Các biến chứng như viêm cầu thận hậu nhiễm liên cầu trùng và sốt thấp cấp có thể xảy ra sau khi bị impetigo.
Tác nhân sinh bệnh chính là S. aureus; liên cầu tán huyết beta (chủ yếu là nhóm A, nhưng thỉnh thoảng có cả nhóm huyết thanh khác như C và G) chỉ chịu trách nhiệm cho một số ít trường hợp, có thể đơn độc hoặc kết hợp với S. aureus.
Để điều trị impetigo thể không bóng nước và ít sang thương, chọn lựa được khuyến cáo là sử dụng mupirocin thoa tại chỗ 3 lần/ngày hơn là dùng kháng sinh uống (Grade 1A).
Đối với tất cả các thể impetigo còn lại, chọn lựa được khuyến cáo là điều trị với kháng sinh uống (Grade 1B). Các thuốc có thể chọn bao gồm dicloxacillin, cephalexin hay clindamycin. Trong trường hợp dị ứng beta-lactam hoặc nghi ngờ MRSA, có thể chọn clindamycin hay linezolid.
Thời gian điều trị kháng sinh nên biến đổi phù hợp với cải thiện về mặt lâm sàng, thường kéo dài khoảng 7 ngày.
Rửa tay là thao tác quan trọng trong việc ngăn ngừa lây lan giữa các trẻ, việc sử dụng các biện pháp ngăn ngừa khác nhằm hạn chế lây lan tụ cầu cũng có thể hữu dụng.
TÀI LIỆU THAM KHẢO
01. George, A.Rubin, A systematic review nad meta-analysis of treatment impetigo. Br J Gen Pract 2003.
02. Larry M Baddour, Impetigo, Uptodate 17.1. (Last updated: 06/2008)
03. Stanley JR, Amagai M. Pemphigus , bullous impetigo, and the staphylococcal scalded-skin syndrome. N Engl J Med 2006.
Thành phố Đà Nẵng, thứ sáu và thứ bảy, ngày 6 - 7 . 3 . 2026
Thứ bảy ngày 22 . 11 . 2025 (9:30 - 12:00), khách sạn Equatorial (số ...
New World Saigon Hotel, thứ bảy ngày 17 tháng 01 năm 2026
Sách ra mắt ngày 14 . 11 . 2025 và gửi đến quý hội viên trước ...

Ấn phẩm CẬP NHẬT KIẾN THỨC VỀ QUẢN LÝ SỨC KHỎE TUỔI MÃN ...
Y học sinh sản được phát ngày ngày 21 . 9 . 2025 và gởi đến ...








